
Szyjka macicy w ciąży: funkcje, zmiany i diagnostyka
W czasie ciąży szyjka macicy odgrywa kluczową, choć często niedocenianą rolę. To swoisty cichy bohater ciąży – niepozorna struktura, która zapewnia stabilność i bezpieczeństwo rozwijającemu się dziecku. Pełni funkcję fizycznego wsparcia dla macicy, a jednocześnie stanowi elastyczną barierę, dostosowującą się do dynamicznych zmian w organizmie kobiety. Zrozumienie jej funkcji, przemian oraz metod diagnostycznych zwiększa poczucie bezpieczeństwa przyszłej mamy – a to w tym wyjątkowym czasie jest bezcenne.
Na początku ciąży szyjka macicy przypomina strażnika na posterunku – jest twarda, zamknięta i szczelna. Chroni wnętrze macicy przed drobnoustrojami i innymi zagrożeniami z zewnątrz, niczym solidne drzwi, które nie przepuszczają nieproszonych gości. Jednocześnie umożliwia wymianę niezbędnych substancji i hormonów. Wraz z postępem ciąży szyjka zaczyna się zmieniać – mięknie, skraca się i przygotowuje do porodu. To naturalny i niezbędny proces, który umożliwia dziecku bezpieczne przyjście na świat.
Regularna kontrola stanu szyjki macicy to fundament współczesnej opieki prenatalnej. Pozwala lekarzom monitorować jej długość, konsystencję oraz wykrywać ewentualne nieprawidłowości. W diagnostyce stosuje się kilka metod, z których każda dostarcza cennych informacji:
- Badanie ginekologiczne – klasyczne badanie palpacyjne, pozwalające ocenić twardość i długość szyjki.
- Ultrasonografia przezpochwowa – dokładna i nieinwazyjna metoda obrazowania, umożliwiająca precyzyjny pomiar długości szyjki.
- Obserwacja objawów zgłaszanych przez pacjentkę – takich jak uczucie ucisku, bóle podbrzusza czy zwiększona ilość wydzieliny.
Jeśli szyjka zaczyna się skracać zbyt wcześnie, może to być sygnał alarmowy wskazujący na ryzyko przedwczesnego porodu. W takiej sytuacji szybka reakcja – odpowiednie leczenie, a czasem hospitalizacja – może zapobiec poważnym komplikacjom. Wczesne wykrycie problemu daje szansę na wdrożenie działań ochronnych, które mogą znacząco wpłynąć na dalszy przebieg ciąży. Czasem wystarczy kilka dni odpoczynku, innym razem konieczne są specjalistyczne procedury. Najważniejsze to wiedzieć, co się dzieje.
W ostatnich tygodniach ciąży szyjka macicy przechodzi intensywną transformację. Rozwiera się, mięknie i skraca, przygotowując się do porodu. To właśnie te zmiany zapowiadają zbliżające się narodziny dziecka. Świadomość tych procesów przynosi kobietom spokój, pozwalając lepiej zrozumieć własne ciało i przygotować się – zarówno fizycznie, jak i emocjonalnie – na ten wyjątkowy moment.
To jednak nie wszystko. Co jeszcze może się dziać z szyjką macicy w trakcie ciąży? Jakie czynniki wpływają na tempo i intensywność jej zmian? To pytania, które wciąż inspirują lekarzy i naukowców do dalszych badań. Jedno jest pewne – szyjka macicy, choć często pomijana w rozmowach, odgrywa kluczową rolę w cudzie narodzin. Zasługuje na naszą uwagę, troskę i zrozumienie. Bez niej nie byłoby początku.
Funkcje ochronne i adaptacyjne szyjki macicy
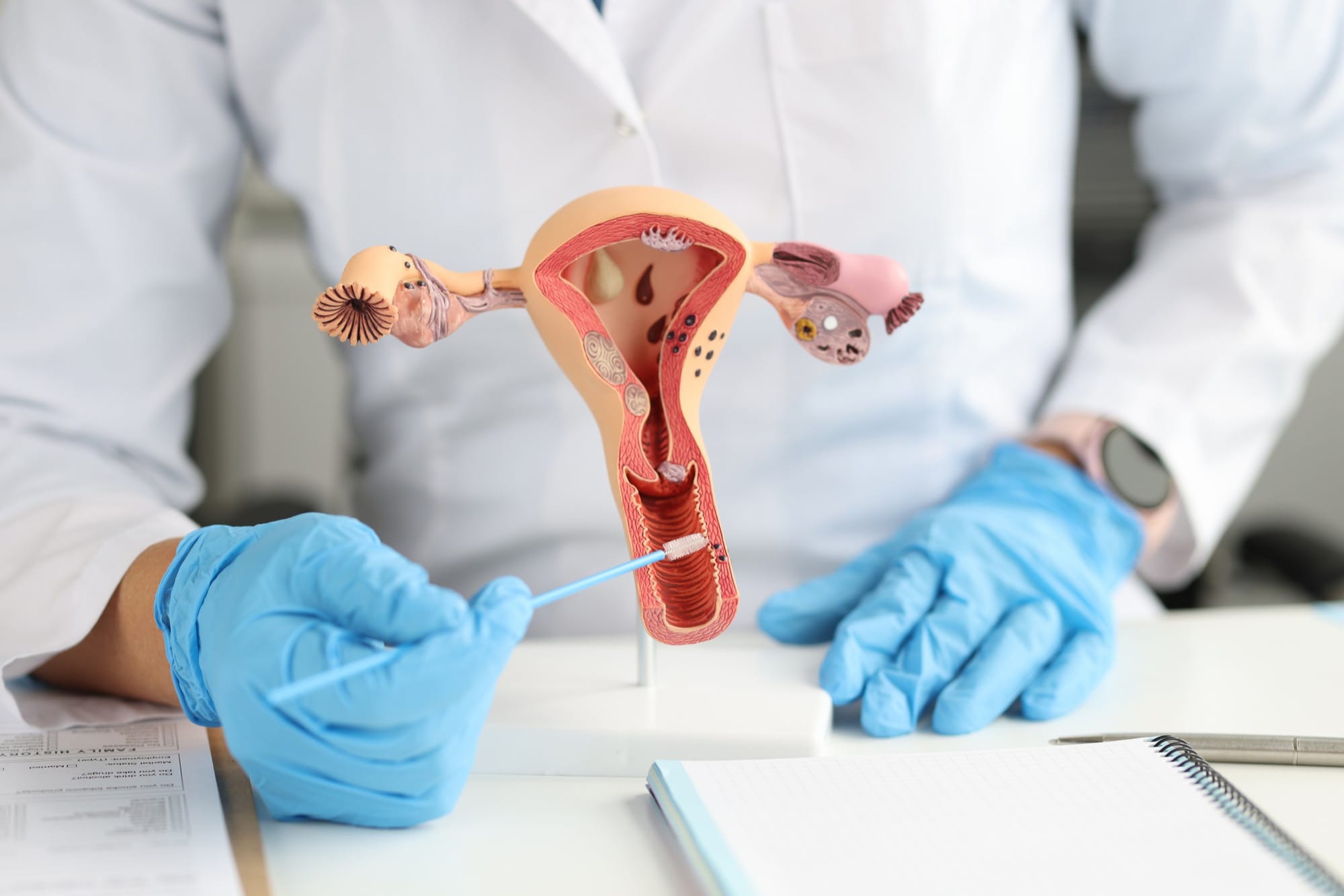
W czasie ciąży szyjka macicy pełni niezwykle istotną rolę, łącząc funkcje ochronne i adaptacyjne. Z jednej strony działa jak bariera ochronna, z drugiej – elastycznie dostosowuje się do zmieniających się potrzeb organizmu kobiety. Jednym z kluczowych mechanizmów obronnych jest czop śluzowy, który szczelnie zamyka ujście szyjki macicy, tworząc skuteczną zaporę dla bakterii i wirusów. Dzięki temu płód jest chroniony przed infekcjami, które mogłyby zagrozić prawidłowemu przebiegowi ciąży.
Ochrona to jednak tylko część zadań szyjki macicy. W miarę postępu ciąży przechodzi ona szereg zmian adaptacyjnych – staje się bardziej miękka, elastyczna, a jej długość stopniowo się skraca. To naturalny i niezbędny proces, który umożliwia bezpieczne przejście dziecka przez kanał rodny podczas porodu. Zmiany te są ściśle powiązane z działaniem hormonów, głównie estrogenu i progesteronu, które wpływają na strukturę i funkcjonowanie szyjki macicy.
Świadomość tych procesów może pomóc przyszłym mamom lepiej zrozumieć swoje ciało i przygotować się do porodu. Zrozumienie, jak działa szyjka macicy i jak się zmienia w trakcie ciąży, daje więcej spokoju, pewności siebie i poczucia kontroli w tym wyjątkowym czasie.
Jak zmienia się szyjka macicy w trakcie ciąży
W czasie ciąży szyjka macicy nie pozostaje bierna – wręcz przeciwnie, przechodzi szereg dynamicznych zmian, które są niezbędne zarówno dla prawidłowego rozwoju dziecka, jak i przygotowania organizmu kobiety do porodu. Kluczową rolę w tym procesie odgrywają hormony, przede wszystkim estrogen i progesteron. To one regulują:
- konsystencję szyjki macicy, czyniąc ją bardziej miękką,
- długość – stopniowo ją skracając,
- elastyczność – przygotowując ją do rozciągania podczas porodu.
Na początku ciąży szyjka macicy jest twarda, długa i szczelnie zamknięta. Działa jak naturalna blokada, chroniąca rozwijające się dziecko przed wpływem czynników zewnętrznych. W miarę upływu czasu staje się bardziej miękka, krótsza i podatna na rozciąganie – to całkowicie naturalny i konieczny proces, który umożliwia jej późniejsze rozszerzenie w trakcie porodu.
Regularne monitorowanie stanu szyjki macicy jest niezwykle istotne. Kontrolne badania, w tym USG, pozwalają lekarzom ocenić, czy zmiany zachodzą w odpowiednim tempie. W przypadku, gdy szyjka zacznie się skracać zbyt wcześnie, możliwe jest szybkie wdrożenie odpowiednich działań, co może zapobiec przedwczesnemu porodowi.
Dzięki nowoczesnym metodom diagnostycznym mamy dziś realne możliwości, by skutecznie zadbać o zdrowie mamy i dziecka. Wczesne wykrycie nieprawidłowości pozwala na odpowiednią reakcję i zwiększa szanse na bezpieczne donoszenie ciąży.
Parametry oceny szyjki macicy
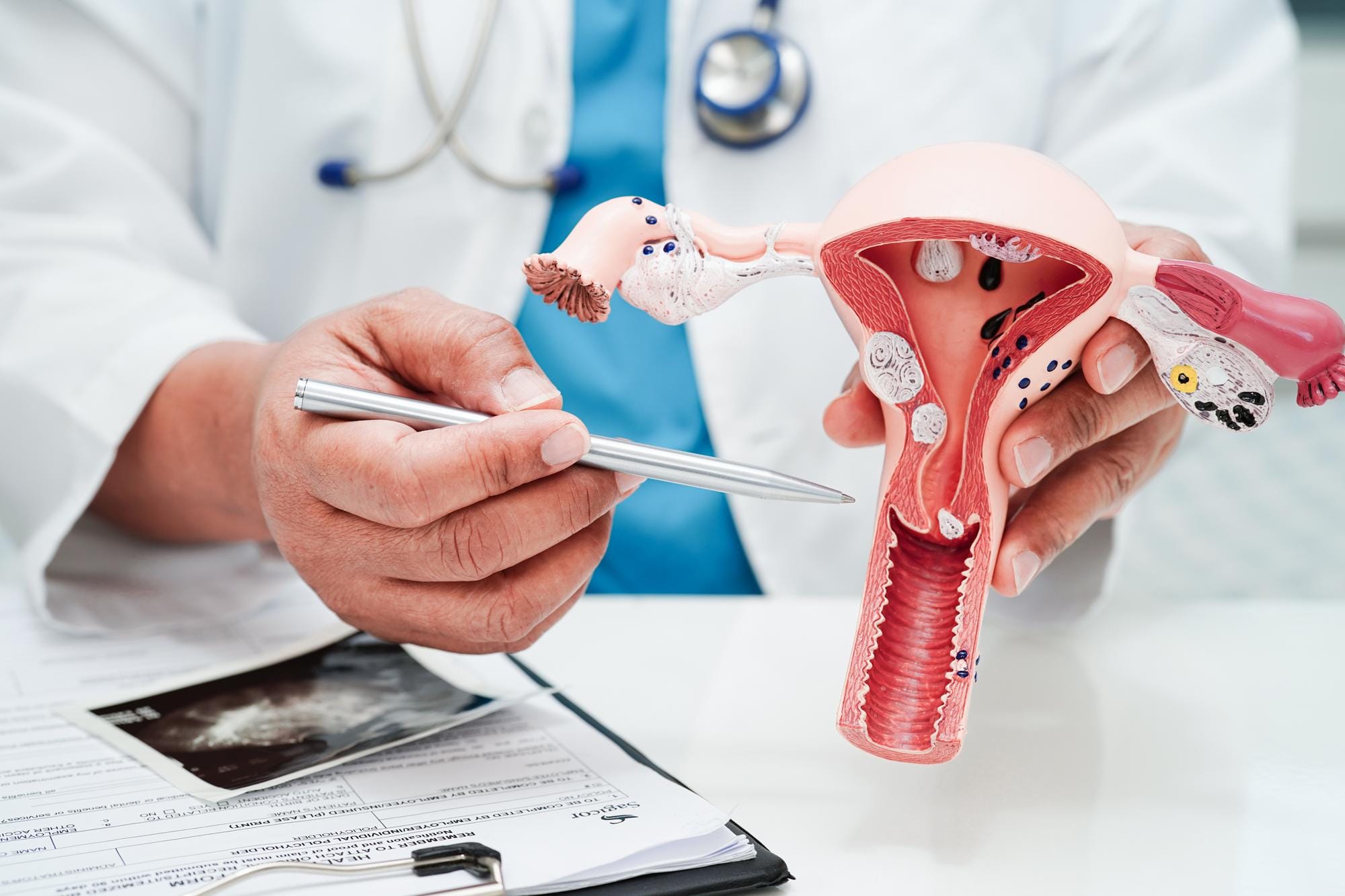
Stan szyjki macicy to jeden z kluczowych wskaźników, który lekarze monitorują przez cały okres ciąży. Dlaczego jest to tak istotne? Ponieważ jej kondycja informuje, jak organizm przygotowuje się do porodu i czy przebieg ciąży jest prawidłowy.
W praktyce klinicznej szczególną uwagę zwraca się na trzy główne cechy szyjki macicy:
- Długość – wskazuje na ryzyko przedwczesnego porodu.
- Konsystencję – zmienia się w miarę postępu ciąży, sygnalizując przygotowanie do porodu.
- Dojrzałość – ocenia gotowość szyjki do rozpoczęcia porodu.
Każda z tych cech może być sygnałem – uspokajającym lub alarmującym. W zależności od sytuacji, wystarczy obserwacja lub konieczna jest szybka interwencja medyczna.
Długość szyjki macicy: normy i znaczenie kliniczne
Długość szyjki macicy to jeden z najważniejszych parametrów ocenianych w czasie ciąży, ponieważ pozwala oszacować ryzyko przedwczesnego porodu. Skracanie się szyjki zbyt wcześnie może być powodem do niepokoju, dlatego tak ważne są regularne kontrole ultrasonograficzne.
W drugim trymestrze ciąży, jeśli długość szyjki macicy wynosi poniżej 25 mm, może to być sygnał ostrzegawczy. W takiej sytuacji lekarz może zalecić:
- dodatkowe badania diagnostyczne,
- wdrożenie leczenia farmakologicznego (np. progesteron),
- monitorowanie stanu szyjki w krótszych odstępach czasu.
Wszystkie te działania mają na celu zminimalizowanie ryzyka i zapewnienie bezpieczeństwa matce i dziecku.
Konsystencja szyjki macicy: twarda, miękka, rozpulchniona
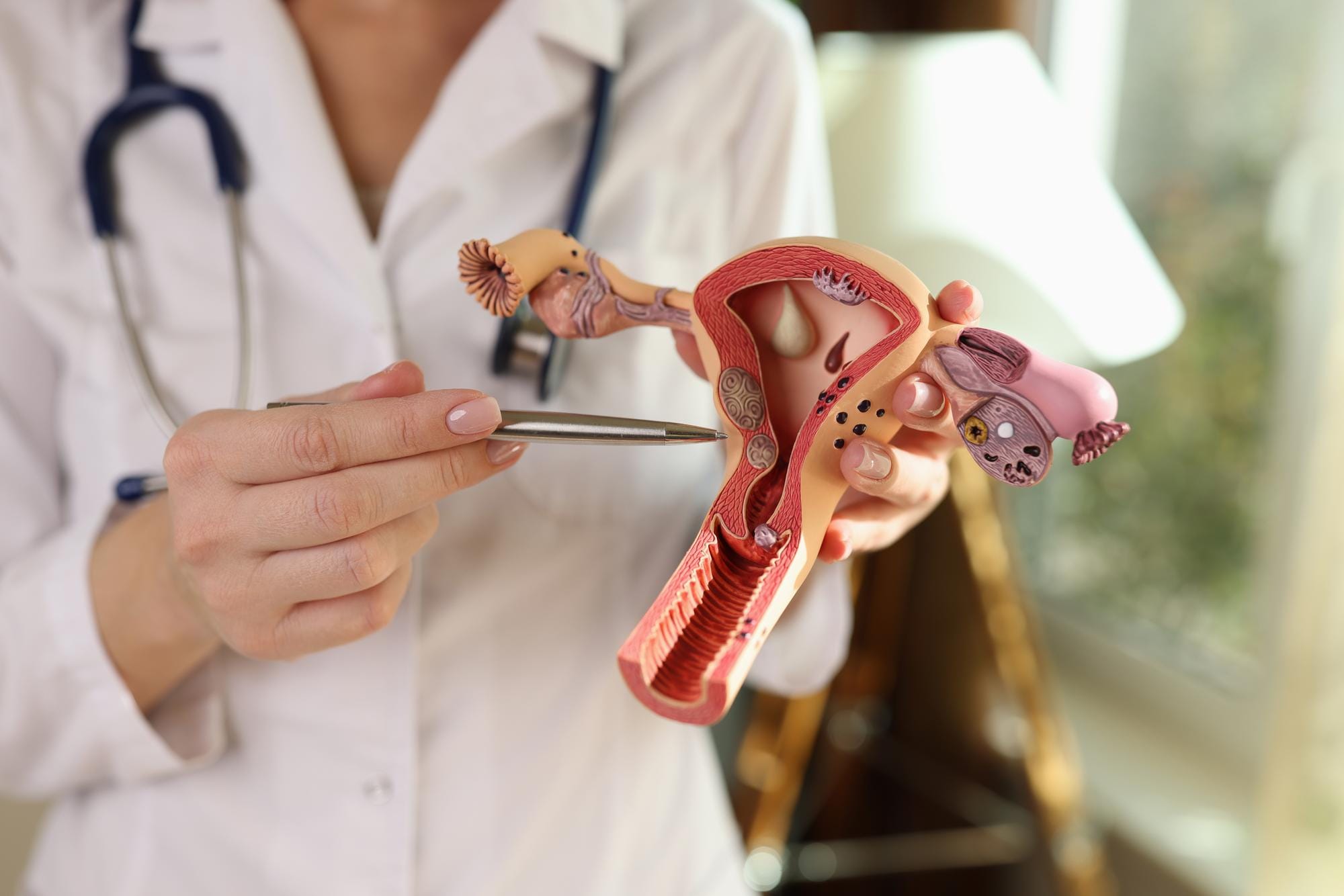
W trakcie ciąży konsystencja szyjki macicy ulega naturalnym zmianom. Na początku jest twarda i szczelnie zamknięta, pełniąc funkcję ochronną – jak zamek, który zabezpiecza dziecko przed przedwczesnym porodem.
W miarę zbliżania się terminu porodu, pod wpływem hormonów, szyjka staje się:
- miękka,
- rozpulchniona,
- bardziej podatna na rozwarcie.
To znak, że organizm kobiety przygotowuje się do porodu. Dla lekarza są to cenne informacje, które pozwalają ocenić, jak blisko jest rozwiązanie. Im bliżej terminu, tym uważniej należy śledzić te zmiany.
Dojrzałość szyjki macicy przed porodem
Dojrzałość szyjki macicy oznacza jej gotowość do rozpoczęcia porodu. Ocenia się ją na podstawie kilku elementów:
- długości szyjki,
- jej miękkości,
- pozycji względem osi kanału rodnego,
- stopnia rozwarcia.
W praktyce lekarze często korzystają z skali Bishopa – narzędzia, które pozwala ocenić stopień przygotowania szyjki do porodu. Jeśli szyjka jest miękka, skrócona i częściowo rozwarta, to znak, że poród może rozpocząć się w każdej chwili.
Regularne wizyty u ginekologa w trzecim trymestrze umożliwiają bieżące monitorowanie tych zmian. W zależności od sytuacji, lekarz może:
- zdecydować o indukcji porodu,
- zalecić dalszą obserwację i spokojne oczekiwanie na naturalne rozpoczęcie akcji porodowej.
Najważniejsze jest zapewnienie bezpieczeństwa matce i dziecku w tym wyjątkowym czasie.
Co oznacza skracanie szyjki macicy
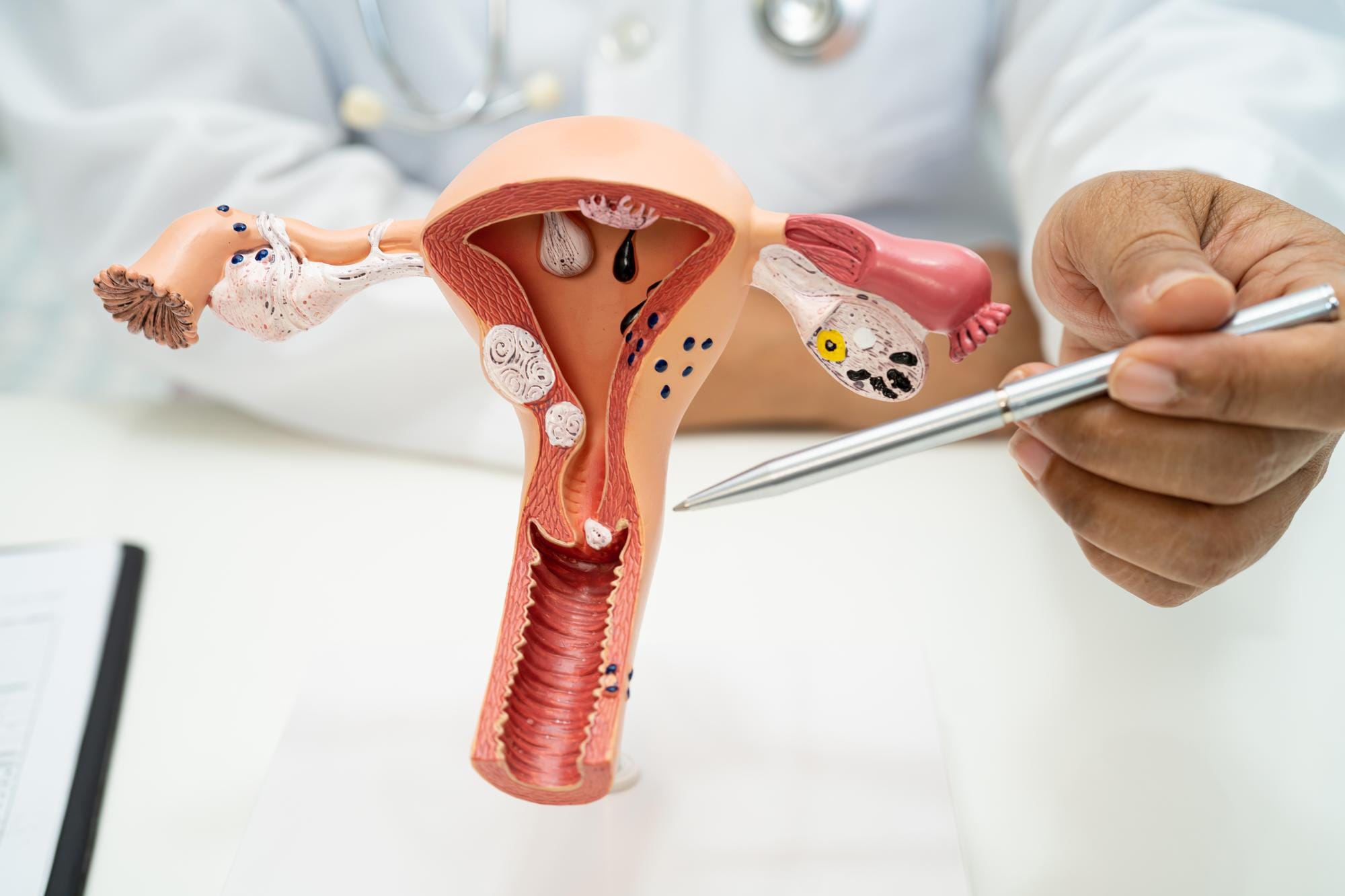
W czasie ciąży skracanie szyjki macicy może budzić niepokój – i to nie bez powodu. To zjawisko polega na tym, że szyjka macicy zaczyna się skracać wcześniej, niż jest to fizjologicznie przewidziane, co może sygnalizować ryzyko przedwczesnego porodu. Zarówno przyszłe mamy, jak i lekarze traktują ten objaw bardzo poważnie. Dlatego warto wiedzieć, co dokładnie oznacza i jak można nad nim zapanować.
W prawidłowym przebiegu ciąży szyjka macicy przez większość jej trwania pozostaje długa, twarda i zamknięta, pełniąc funkcję naturalnej bariery chroniącej dziecko. Dopiero w ostatnich tygodniach ciąży zaczyna się skracać i przygotowywać do porodu. Czasem jednak – z różnych przyczyn, takich jak osłabienie tkanek czy wcześniejsze komplikacje – ten proces rozpoczyna się zbyt wcześnie.
Najczęściej skracanie szyjki wykrywa się podczas badania USG, które pozwala ocenić jej długość. W razie potrzeby lekarz może szybko podjąć odpowiednie działania, aby zminimalizować ryzyko przedwczesnego porodu.
Objawy skracającej się szyjki macicy
Choć skracanie szyjki macicy często przebiega bezobjawowo, istnieją pewne sygnały ostrzegawcze, które powinny wzbudzić czujność. Warto zwrócić uwagę na objawy, które mogą świadczyć o problemie:
- uczucie ciągnięcia lub napięcia w dolnej części brzucha,
- delikatny ból przypominający miesiączkowy,
- wrażenie nacisku w okolicy pochwy,
- plamienia lub niewielkie krwawienia.
Nawet jeśli objawy wydają się łagodne, nie należy ich lekceważyć. Lepiej zareagować zbyt wcześnie niż za późno. Konsultacja z lekarzem może być kluczowa – szybka reakcja często decyduje o dalszym przebiegu ciąży.
Im wcześniej zostanie postawiona diagnoza, tym większe szanse na pozytywne zakończenie. Regularne wizyty u ginekologa i kontrolne badania USG pozwalają monitorować sytuację. W razie potrzeby lekarz może zaproponować konkretne rozwiązania, takie jak:
- założenie pessara,
- leczenie farmakologiczne,
- ograniczenie aktywności fizycznej.
Szybka decyzja może uratować ciążę, dlatego tak ważne jest czujne obserwowanie swojego ciała i regularne kontrole lekarskie.
Czynniki ryzyka skracania szyjki macicy
Na skracanie szyjki macicy wpływa wiele czynników – zarówno biologicznych, jak i środowiskowych. Do najczęstszych należą:
- historia wcześniejszych porodów przed terminem,
- przebyte zabiegi chirurgiczne na szyjce macicy,
- infekcje intymne i dróg rodnych,
- ciąża bliźniacza lub mnoga,
- przewlekły stres i napięcie emocjonalne,
- zbyt intensywny wysiłek fizyczny.
Świadomość tych zagrożeń pozwala lepiej się przygotować. Kobieta, która w przeszłości miała problemy z szyjką macicy, może już od początku kolejnej ciąży pozostawać pod szczególną opieką. Dzięki temu możliwe jest wdrożenie działań profilaktycznych, takich jak:
- ograniczenie aktywności fizycznej,
- stosowanie leków z progesteronem,
- częstsze wizyty kontrolne u ginekologa.
Oczywiście, nie na wszystko mamy wpływ. Czy genetyka odgrywa tu rolę? A może środowisko? Jak przewidzieć, że szyjka zacznie się skracać zbyt wcześnie – i czy da się temu zapobiec? To pytania, na które nauka wciąż szuka odpowiedzi. Ale z każdym rokiem wiemy więcej. I to daje nadzieję – na lepsze zrozumienie ciąży, porodu i mechanizmów, które nimi rządzą.
Niewydolność szyjki macicy
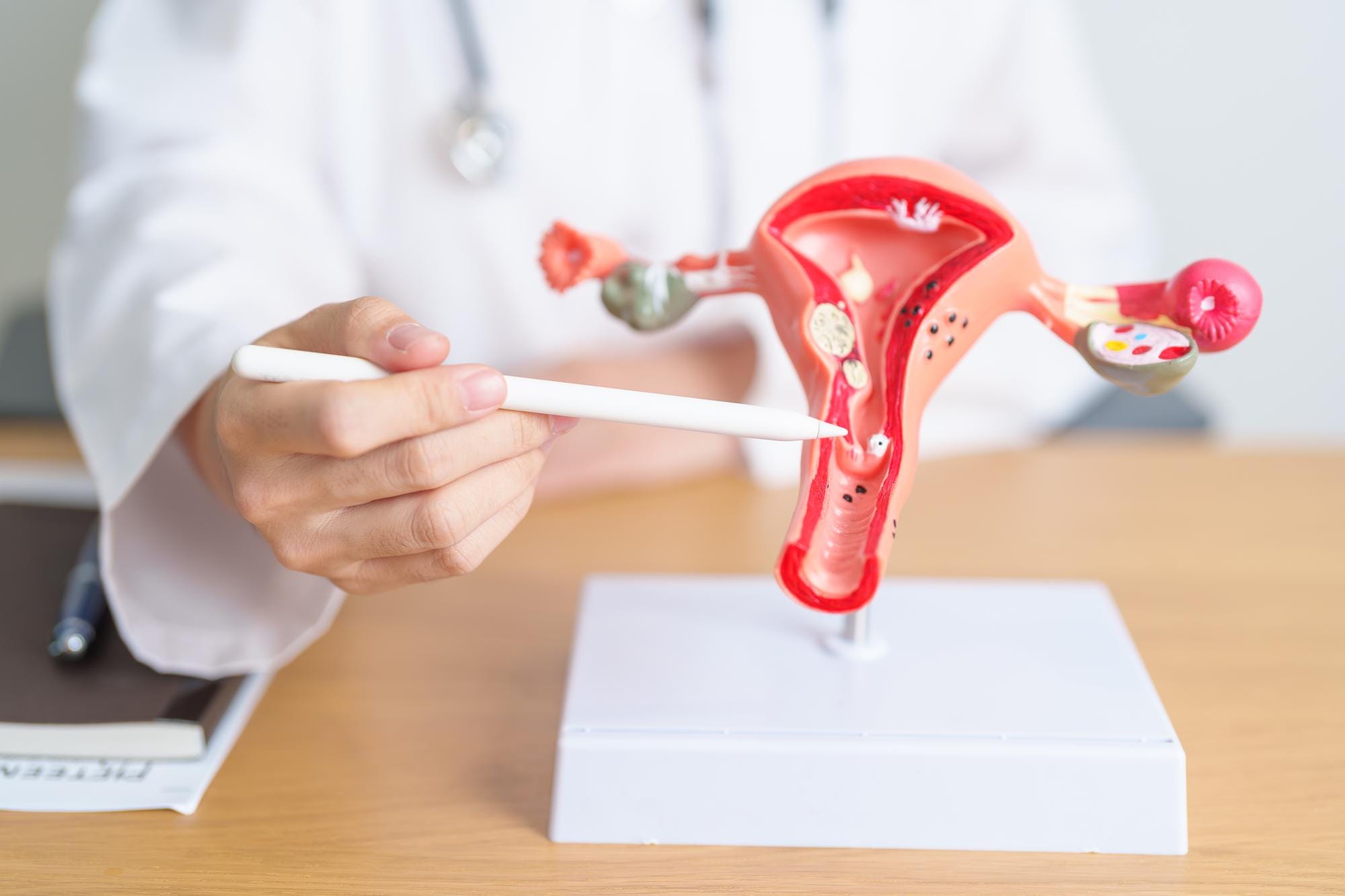
Niewydolność szyjki macicy w ciąży to poważny problem, który może budzić niepokój u wielu przyszłych mam. Dotyczy sytuacji, w której szyjka macicy nie spełnia swojej podstawowej funkcji – nie utrzymuje ciąży do terminu porodu. W efekcie może dojść do jej przedwczesnego zakończenia. Zrozumienie tego zjawiska ma kluczowe znaczenie, ponieważ umożliwia lepszą kontrolę przebiegu ciąży oraz podjęcie działań zapobiegających poważnym komplikacjom.
Czym jest niewydolność szyjki macicy
Niewydolność szyjki macicy to stan, w którym szyjka traci swoją naturalną funkcję ochronną zbyt wcześnie. W prawidłowej ciąży powinna pozostać zamknięta i jędrna aż do momentu porodu. Gdy jednak zaczyna się skracać i rozwierać przedwcześnie – często bezobjawowo – może dojść do poronienia lub porodu przedwczesnego.
Największym wyzwaniem jest brak wyraźnych objawów. Niewydolność szyjki macicy często zostaje wykryta dopiero w momencie wystąpienia powikłań. To sprawia, że jest trudna do przewidzenia i wymaga szczególnej czujności – zarówno ze strony lekarzy, jak i samych kobiet w ciąży.
Związek z porodem przedwczesnym
Poród przedwczesny – czyli taki, który następuje przed ukończeniem 37. tygodnia ciąży – to jedno z najpoważniejszych zagrożeń związanych z niewydolnością szyjki macicy. Gdy szyjka zaczyna się otwierać zbyt wcześnie, organizm może nieświadomie uruchomić proces porodu. To niesie ze sobą poważne ryzyko dla zdrowia i życia dziecka, zwłaszcza jeśli urodzi się ono zbyt wcześnie.
Aby zminimalizować to ryzyko, kobiety należące do grupy podwyższonego ryzyka powinny pozostawać pod stałą opieką lekarską. Tylko wtedy możliwe jest szybkie wdrożenie działań profilaktycznych, które zwiększają szansę na bezpieczne donoszenie ciąży.
Diagnostyka i rozpoznanie niewydolności
Wczesne rozpoznanie niewydolności szyjki macicy to fundament skutecznej opieki nad ciążą. Kluczową rolę odgrywają tu regularne badania ultrasonograficzne, które pozwalają ocenić długość i stan szyjki macicy. W przypadku wykrycia nieprawidłowości lekarz może zaproponować odpowiednie rozwiązania.
Najczęściej stosowane metody leczenia to:
- Założenie szwu okrężnego (cerklage) – polega na chirurgicznym zamknięciu szyjki macicy, co zapobiega jej przedwczesnemu rozwieraniu.
- Użycie pessara – specjalnego pierścienia zakładanego dopochwowo, który mechanicznie wspiera szyjkę i zmniejsza nacisk ze strony rosnącej macicy.
Obie metody mają na celu zmniejszenie ryzyka porodu przedwczesnego i zwiększenie szansy na donoszenie ciąży. W wielu przypadkach to właśnie te interwencje decydują o zdrowiu i życiu dziecka.
Co przyniesie przyszłość? Nowoczesne technologie, takie jak obrazowanie 3D czy biomarkery wykrywane we krwi, mogą zrewolucjonizować diagnostykę. To dynamicznie rozwijający się obszar medycyny, który daje nadzieję na jeszcze skuteczniejszą opiekę nad ciążą – i na uratowanie wielu małych istnień, zanim jeszcze przyjdą na świat.
Diagnostyka stanu szyjki macicy
Ocena stanu szyjki macicy to kluczowy element opieki nad kobietą w ciąży. Pozwala na wczesne wykrycie potencjalnych zagrożeń, które mogą wpłynąć na zdrowie matki lub rozwijającego się dziecka. W tej części omówimy najczęściej stosowane metody diagnostyczne, które umożliwiają lekarzom monitorowanie zmian zachodzących w szyjce macicy na różnych etapach ciąży.
Badanie USG szyjki macicy: kiedy i jak się je wykonuje
Ultrasonografia szyjki macicy to jedno z najdokładniejszych narzędzi diagnostycznych stosowanych w ciąży. Umożliwia precyzyjny pomiar jej długości oraz ocenę struktury, co ma kluczowe znaczenie w zapobieganiu przedwczesnemu porodowi.
Badanie najczęściej wykonuje się przezpochwowo, między 18. a 24. tygodniem ciąży — to okres, w którym ryzyko skracania szyjki jest największe. Dzięki USG lekarz może szybko wykryć niepokojące zmiany, takie jak:
- skracanie się szyjki macicy,
- przedwczesne rozwieranie,
- nieprawidłowości w strukturze szyjki.
Wczesne wykrycie takich objawów może zadecydować o utrzymaniu ciąży. Dlatego regularne badania USG szyjki macicy są tak istotne dla zdrowia matki i dziecka.
Badanie palpacyjne szyjki macicy: co ocenia lekarz
Palpacyjne (ręczne) badanie szyjki macicy pozwala lekarzowi ocenić kilka istotnych parametrów, takich jak:
- długość szyjki,
- konsystencja (twarda czy miękka),
- stopień rozwarcia.
Choć metoda ta nie dorównuje precyzją badaniu USG, w późniejszych tygodniach ciąży dostarcza cennych informacji. Przykładowo, jeśli w 38. tygodniu szyjka jest miękka i skrócona, może to świadczyć o zbliżającym się porodzie — co jest naturalnym etapem przygotowania organizmu.
To proste badanie bywa bardzo pomocne, zwłaszcza pod koniec ciąży, gdy ciało kobiety zaczyna przygotowywać się do porodu.
Czy samobadanie szyjki macicy w ciąży jest bezpieczne
Temat samodzielnego badania szyjki macicy w ciąży budzi wiele emocji. Z jednej strony kobiety chcą lepiej poznać swoje ciało i mieć większą kontrolę nad zachodzącymi zmianami. Z drugiej — lekarze ostrzegają przed możliwymi zagrożeniami.
Dlaczego samobadanie może być ryzykowne?
- Możliwość wprowadzenia bakterii do dróg rodnych, co zwiększa ryzyko infekcji.
- Ryzyko błędnej interpretacji zmian, co może prowadzić do niepotrzebnego stresu.
- Potencjalne zagrożenie w przypadku ciąży wysokiego ryzyka.
Zanim zdecydujesz się na samodzielne badanie, skonsultuj się z lekarzem. Ciekawość jest naturalna, ale bezpieczeństwo Twoje i dziecka zawsze powinno być na pierwszym miejscu.
Leczenie i zapobieganie skracaniu szyjki macicy
Kiedy pojawia się niewydolność szyjki macicy, nie należy wpadać w panikę. Istnieje kilka skutecznych metod, które pomagają zapobiec jej skracaniu, a tym samym zmniejszyć ryzyko przedwczesnego porodu. W leczeniu stosuje się zarówno rozwiązania mechaniczne, jak i hormonalne. Ich wspólnym celem jest wzmocnienie szyjki macicy i utrzymanie ciąży jak najdłużej – najlepiej do bezpiecznego terminu porodu.
Najczęściej stosowane metody leczenia to:
- Pessar kołnierzowy – działa jako mechaniczna bariera, stabilizując szyjkę i ograniczając jej skracanie.
- Szew okrężny – chirurgiczny szew zakładany wokół szyjki macicy, który zapobiega jej przedwczesnemu rozwieraniu.
- Progesteron – naturalny hormon, który w formie terapii wspiera utrzymanie ciąży poprzez stabilizację szyjki.
Dobór odpowiedniej metody leczenia zależy od wielu czynników, takich jak długość szyjki, przebieg wcześniejszych ciąż czy aktualne objawy. Dlatego tak ważna jest ścisła współpraca z lekarzem prowadzącym oraz regularne badania kontrolne. Tylko wtedy możliwa jest szybka reakcja i dostosowanie terapii do zmieniającej się sytuacji.
Pessar kołnierzowy: zastosowanie i skuteczność
Pessar kołnierzowy to elastyczny pierścień z silikonu, zakładany na szyjkę macicy. Jego głównym zadaniem jest zapobieganie skracaniu i przedwczesnemu rozwieraniu szyjki. Działa jak fizyczne wsparcie – coś w rodzaju podpórki – co czyni go szczególnie pomocnym u kobiet z rozpoznaną niewydolnością szyjki.
Badania wykazują, że stosowanie pessara może znacząco obniżyć ryzyko przedwczesnego porodu, zwłaszcza u pacjentek z krótką szyjką. To metoda nieinwazyjna – nie wymaga operacji i może być łatwo usunięta, jeśli zajdzie taka potrzeba. Dla wielu kobiet to ogromna zaleta, ponieważ czują się bezpieczniej i bardziej komfortowo.
Decyzję o założeniu pessara podejmuje lekarz po dokładnym badaniu. Regularne kontrole USG i obserwacja objawów są kluczowe, by mieć pewność, że wszystko przebiega prawidłowo.
Szew okrężny szyjki macicy: wskazania i przebieg zabiegu
Szew okrężny szyjki macicy to zabieg chirurgiczny polegający na założeniu szwu wokół szyjki, by ją wzmocnić i zapobiec przedwczesnemu otwarciu. Stosuje się go u kobiet z wysokim ryzykiem porodu przed terminem – zwłaszcza jeśli:
- wcześniej doszło do porodu przedwczesnego,
- badanie USG wykazuje zbyt krótką szyjkę,
- występują wady anatomiczne macicy lub inne czynniki ryzyka.
Zabieg przeprowadza się zazwyczaj w znieczuleniu – miejscowym lub ogólnym. Jego celem jest zamknięcie szyjki i ochrona przed jej rozwieraniem. Choć sam zabieg nie jest skomplikowany, wymaga dalszego monitorowania stanu szyjki i przebiegu ciąży. Szew najczęściej usuwa się około 37. tygodnia, by umożliwić naturalny poród.
Skuteczność tej metody zależy od odpowiedniego momentu jej wykonania oraz doświadczenia zespołu medycznego. Dlatego nie warto zwlekać z decyzją – szybka reakcja może mieć kluczowe znaczenie.
Progesteron w leczeniu skracającej się szyjki macicy
Progesteron to hormon odgrywający kluczową rolę w utrzymaniu ciąży. Jego zastosowanie w leczeniu skracającej się szyjki macicy zyskało uznanie wśród lekarzy na całym świecie. Może być podawany dopochwowo lub doustnie – w zależności od potrzeb i preferencji pacjentki.
Głównym celem terapii progesteronem jest stabilizacja szyjki i zapobieganie jej skracaniu. Badania kliniczne potwierdzają, że u kobiet z krótką szyjką jego stosowanie może znacząco zmniejszyć ryzyko przedwczesnego porodu. Dodatkowo, to metoda dobrze tolerowana i łatwa w codziennym stosowaniu, co dla wielu przyszłych mam ma ogromne znaczenie.
Jak zawsze, decyzję o rozpoczęciu terapii podejmuje lekarz po dokładnej ocenie stanu szyjki. Regularne kontrole i ewentualne dostosowanie dawki są niezbędne, by leczenie było skuteczne i bezpieczne. Warto również wiedzieć, że progesteron może być stosowany równolegle z pessarem lub szwem okrężnym – co jeszcze bardziej zwiększa szanse na donoszenie ciąży.
Rozwarcie szyjki macicy i przygotowanie do porodu
Rozwarcie szyjki macicy to kluczowy sygnał zbliżającego się porodu. W tym momencie szyjka zaczyna się otwierać, umożliwiając dziecku przejście przez kanał rodny. To przełomowy etap – zarówno fizycznie, jak i emocjonalnie – dla wielu kobiet oznacza przejście od oczekiwania do działania. To początek prawdziwej podróży ku macierzyństwu.
W czasie ciąży szyjka macicy pełni funkcję ochronną – jest twarda, zamknięta i zabezpiecza dziecko przed czynnikami zewnętrznymi. W miarę zbliżania się terminu porodu staje się miękka, elastyczna i podatna na zmiany. To naturalny proces przygotowujący organizm do narodzin. Regularne i nasilające się skurcze macicy wspomagają ten mechanizm, stopniowo skracając i otwierając szyjkę.
Tempo rozwarcia jest bardzo indywidualne – u jednej kobiety może trwać kilka godzin, u innej nawet kilka dni. Dlatego tak ważne są regularne kontrole ginekologiczne i uważne monitorowanie postępów. Co wpływa na szybkość rozwarcia? To pytanie wciąż pozostaje przedmiotem badań lekarzy i naukowców na całym świecie.
Etapy rozwarcia szyjki macicy
Rozwarcie szyjki macicy to proces przebiegający etapami, z których każdy ma swoje znaczenie i dynamikę:
- Faza wczesna (0–3 cm) – szyjka zaczyna się miękczyć i otwierać. Skurcze są jeszcze nieregularne, ale inicjują zmiany w organizmie.
- Faza aktywna (4–7 cm) – rozwarcie przyspiesza, skurcze stają się silniejsze i bardziej rytmiczne. To moment, w którym wiele kobiet decyduje się na wyjazd do szpitala.
- Faza przejściowa (8–10 cm) – szyjka osiąga pełne rozwarcie. Skurcze są najintensywniejsze, a ciało przygotowuje się do wypchnięcia dziecka.
Zrozumienie tych etapów pozwala przyszłym mamom lepiej przygotować się psychicznie i fizycznie, a także aktywnie uczestniczyć w tym wyjątkowym wydarzeniu.
Odejście czopu śluzowego jako objaw porodu
Odejście czopu śluzowego to jeden z pierwszych objawów zbliżającego się porodu. Czop to gęsta, galaretowata substancja, która przez całą ciążę zamyka ujście szyjki macicy, chroniąc dziecko przed infekcjami. Gdy szyjka zaczyna się otwierać, czop zostaje wydalony – to znak, że organizm wchodzi w tryb porodu.
Czop śluzowy może odejść na kilka dni, a nawet tygodni przed rozpoczęciem akcji porodowej. Zwykle pojawia się jako wydzielina z pochwy – przezroczysta, biaława, czasem z domieszką krwi. Choć jego odejście nie oznacza konieczności natychmiastowego udania się do szpitala, warto potraktować to jako sygnał, że ciało przygotowuje się do finału.
Świadomość tego objawu pomaga uniknąć niepotrzebnego stresu. W razie wątpliwości lub niepokojących objawów zawsze warto skonsultować się z lekarzem. Czy czopowi mogą towarzyszyć inne symptomy? Jak je rozpoznać? To pytania, które nadal inspirują badaczy i lekarzy do zgłębiania tajemnic porodu.
Skurcze macicy i ich wpływ na rozwarcie
Skurcze macicy to siła napędowa porodu. To one wspierają rozwarcie szyjki i torują dziecku drogę na świat. Są to rytmiczne, napinające się i rozluźniające ruchy mięśni macicy, które z każdą falą przybliżają moment narodzin.
Na początku ciąży mogą pojawiać się tzw. skurcze Braxtona-Hicksa – delikatne, nieregularne i często niezauważalne. W miarę zbliżania się terminu porodu stają się one silniejsze, bardziej rytmiczne i bolesne. To wyraźny sygnał, że ciało intensywnie się przygotowuje.
Każda kobieta odczuwa skurcze inaczej – ich siła, długość i częstotliwość mogą się znacznie różnić. Dlatego tak ważne jest, by je obserwować i pozostawać w kontakcie z personelem medycznym. Co wpływa na ich intensywność? Czy można je przewidzieć lub złagodzić? To pytania, które wciąż rozpalają wyobraźnię przyszłych mam i lekarzy.
Zmiany szyjki macicy w zależności od etapu ciąży
W trakcie ciąży szyjka macicy nieustannie się zmienia, pełniąc kluczową rolę w utrzymaniu ciąży oraz przygotowaniu organizmu kobiety do porodu. Jej struktura i funkcje dostosowują się do kolejnych etapów rozwoju dziecka, tworząc bezpieczne i sprzyjające warunki dla jego wzrostu.
Na początku ciąży szyjka macicy działa jak szczelna bariera ochronna — jest twarda, zamknięta i nieprzepuszczalna dla czynników zewnętrznych. W miarę zbliżania się terminu porodu, stopniowo ulega przemianom: mięknie, skraca się i zaczyna się rozwierać. Te zmiany są regularnie oceniane przez lekarzy podczas wizyt kontrolnych, co pozwala na wczesne wykrycie ewentualnych nieprawidłowości i zapewnienie bezpieczeństwa zarówno matce, jak i dziecku.
Szyjka macicy we wczesnej ciąży
W pierwszym trymestrze szyjka macicy pełni funkcję ochronną — jest szczelnie zamknięta, twarda i odporna na działanie drobnoustrojów. W tym okresie formuje się również czop śluzowy, który stanowi naturalną barierę chroniącą płód przed infekcjami.
Stan szyjki macicy w początkowej fazie ciąży dostarcza lekarzom cennych informacji o jej przebiegu. Podczas każdej wizyty kontrolnej oceniane są:
- Długość szyjki — zbyt krótka może świadczyć o ryzyku przedwczesnego porodu,
- Konsystencja — twarda szyjka to oznaka prawidłowego przebiegu ciąży,
- Stopień zamknięcia — szczelność chroni przed infekcjami i utratą ciąży.
W przypadku kobiet z historią poronień lub przedwczesnych porodów, lekarz może zalecić:
- Dodatkowe badania kontrolne,
- Założenie szwu okrężnego — mechanicznego zabezpieczenia, które wzmacnia szyjkę macicy i pomaga utrzymać ciążę do momentu porodu.
Szyjka macicy przed porodem
W ostatnich tygodniach ciąży szyjka macicy przechodzi intensywne zmiany przygotowujące do porodu. Pod wpływem hormonów — głównie oksytocyny i prostaglandyn — staje się miękka, skraca się i zaczyna się rozwierać, umożliwiając dziecku przejście przez kanał rodny.
Najważniejsze zmiany, które świadczą o zbliżającym się porodzie, to:
- Miękkość szyjki — oznacza, że organizm przygotowuje się do porodu,
- Skrócenie szyjki — im krótsza, tym bliżej do rozpoczęcia akcji porodowej,
- Rozwarcie — postępujące otwieranie szyjki to sygnał, że poród się zbliża.
Jeśli szyjka nie dojrzewa w odpowiednim tempie, lekarze mogą zastosować metody wspomagające, takie jak:
- Indukcja porodu — farmakologiczne lub mechaniczne wywołanie skurczów,
- Stymulacja hormonalna — podanie prostaglandyn w celu zmiękczenia szyjki.
Regularne monitorowanie zmian szyjki macicy pozwala lekarzom podejmować trafne decyzje, które zwiększają bezpieczeństwo mamy i dziecka w końcowym etapie ciąży. Najważniejsze jest, by poród przebiegł spokojnie i zakończył się szczęśliwie.
Co oznacza otwarta szyjka macicy w ciąży
Wiele przyszłych mam zadaje sobie pytanie: co oznacza otwarta szyjka macicy w ciąży? Choć może to brzmieć niepokojąco, nie zawsze jest powodem do zmartwień. Pod koniec ciąży otwieranie się szyjki macicy to naturalny etap przygotowań organizmu do porodu.
Problem pojawia się, gdy szyjka zaczyna się otwierać zbyt wcześnie. Może to świadczyć o ryzyku przedwczesnego porodu. Dlatego tak istotne są regularne kontrole lekarskie – pomiar długości i stopnia rozwarcia szyjki pozwala szybko wykryć nieprawidłowości. Szybka reakcja zwiększa bezpieczeństwo zarówno mamy, jak i dziecka.
Co wpływa na wcześniejsze otwieranie się szyjki? Czy można temu zapobiec? To pytania, które wciąż napędzają badania lekarzy i naukowców. Celem jest lepsze zrozumienie mechanizmów ciąży i opracowanie skutecznych metod jej wspierania.
Jakie są normy długości szyjki macicy w poszczególnych tygodniach
Jednym z kluczowych wskaźników zdrowia ciąży jest długość szyjki macicy. Jej prawidłowy wymiar zmienia się w zależności od etapu ciąży:
| Etap ciąży | Przeciętna długość szyjki macicy |
|---|---|
| I trymestr | 3–4 cm |
| II trymestr | 2,5–3,5 cm (możliwe stopniowe skracanie) |
| III trymestr (przed porodem) | poniżej 2,5 cm (naturalne skrócenie) |
Tuż przed porodem skrócenie szyjki jest zjawiskiem fizjologicznym. Jeśli jednak następuje zbyt wcześnie, może być sygnałem ostrzegawczym. Dlatego tak ważne są regularne badania USG, które pozwalają monitorować zmiany i w razie potrzeby szybko wdrożyć odpowiednie działania.
Czy można kontrolować długość szyjki? Jakie czynniki wpływają na jej skracanie? To pytania, które wciąż pozostają aktualne w świecie ginekologii i położnictwa. Choć nie ma jednej odpowiedzi, postęp medycyny daje coraz więcej możliwości diagnostycznych i terapeutycznych.
Czy skrócona szyjka macicy może się wydłużyć
To jedno z najczęściej zadawanych pytań: czy skrócona szyjka macicy może się jeszcze wydłużyć? Odpowiedź zależy od wielu czynników – przyczyny skrócenia, ogólnego stanu zdrowia kobiety oraz momentu ciąży, w którym to nastąpiło.
W niektórych przypadkach – zwłaszcza gdy skrócenie ma charakter przejściowy – możliwe jest częściowe wydłużenie szyjki. Współczesna medycyna oferuje kilka skutecznych metod wspomagających:
- Założenie pessara – specjalnego pierścienia zakładanego na szyjkę macicy, który mechanicznie ją wspiera.
- Terapia hormonalna z użyciem progesteronu – hormon ten pomaga utrzymać ciążę i stabilizować szyjkę.
- Indywidualne zalecenia dotyczące stylu życia – w tym odpoczynek, unikanie wysiłku fizycznego i stresu.
Najważniejsze jest regularne monitorowanie stanu szyjki macicy – tylko wtedy można ocenić skuteczność leczenia i zapewnić ciąży bezpieczny przebieg.
A co z nowymi rozwiązaniami? Czy pojawiają się innowacje, które mogą jeszcze skuteczniej wspierać kobiety w ciąży? To pytania, które otwierają nowe kierunki badań i rozwój opieki prenatalnej.
Funkcja czopu śluzowego w ochronie płodu
W czasie ciąży czop śluzowy pełni kluczową rolę jako naturalna bariera ochronna dla rozwijającego się dziecka. Ta gęsta, żelowa substancja szczelnie zamyka ujście szyjki macicy, tworząc biologiczną zaporę, która skutecznie chroni wnętrze macicy przed drobnoustrojami.
Czop śluzowy działa jak cicha, ale czujna tarcza – uniemożliwia przedostanie się bakterii, wirusów i innych patogenów do środowiska płodowego. Jednak jego funkcja nie ogranicza się wyłącznie do ochrony przed infekcjami.
Pełni on również inne ważne zadania:
- Utrzymuje stabilne pH w kanale szyjki macicy, co sprzyja równowadze mikrobiologicznej.
- Zapewnia odpowiedni poziom wilgotności, wspierając zdrowe środowisko dla rozwoju płodu.
- Chroni przed czynnikami zewnętrznymi, które mogłyby zakłócić przebieg ciąży.
W miarę zbliżania się terminu porodu, czop śluzowy zaczyna się stopniowo rozpuszczać i wydostawać na zewnątrz. To jeden z pierwszych sygnałów, że organizm kobiety przygotowuje się do narodzin dziecka.
Warto jednak pamiętać, że odejście czopu śluzowego nie zawsze oznacza natychmiastowy początek porodu. U niektórych kobiet może to nastąpić na kilka dni, a nawet tygodni przed rozwiązaniem. Choć to naturalne zjawisko, często budzi pytania i niepewność.
Jakie inne mechanizmy chronią dziecko w łonie matki? W jaki sposób ciało kobiety współpracuje z naturą, by zapewnić bezpieczeństwo maluchowi? To pytania, które wciąż inspirują lekarzy i badaczy do zgłębiania tajemnic ciąży – jednego z najbardziej fascynujących procesów biologicznych.
Odejście czopu śluzowego – kiedy spodziewać się porodu
Moment odejścia czopu śluzowego to dla wielu kobiet emocjonujący sygnał, że poród zbliża się wielkimi krokami. Przez wiele tygodni pełnił on funkcję ochronną, a teraz – gdy szyjka macicy zaczyna się rozwierać – jego rola dobiega końca.
To naturalny etap przygotowań do porodu, który świadczy o tym, że ciało kobiety wchodzi w ostatnią fazę ciąży – gotowość do narodzin.
Warto jednak wiedzieć, że:
- Odejście czopu może nastąpić kilka dni lub nawet dwa tygodnie przed porodem.
- Ma on zazwyczaj galaretowatą, gęstą konsystencję i może zawierać śladowe ilości krwi.
- Jego wygląd może być niepokojący, ale nie jest to powód do paniki.
- To naturalny sygnał przygotowań organizmu do porodu, a nie jego bezpośredni początek.
Świadomość tego, jak rozpoznać odejście czopu śluzowego, daje przyszłym mamom spokój i poczucie kontroli. Jeśli pojawią się wątpliwości, warto skonsultować się z lekarzem lub położną – specjaliści rozwieją wszelkie obawy.
Wiele kobiet zastanawia się również:
- Czy odejściu czopu mogą towarzyszyć inne objawy?
- Jak odróżnić je od symptomów infekcji?
To pytania, które pozostają aktualne i zachęcają do lepszego poznania tego, jak niesamowicie funkcjonuje kobiece ciało w czasie ciąży.
Wpływ czynników zewnętrznych na szyjkę macicy
Szyjka macicy, choć niewielka, odgrywa kluczową rolę w przebiegu ciąży i porodu. To właśnie od jej kondycji zależy, czy ciąża będzie przebiegać bez komplikacji. Z tego powodu temat wpływu środowiska zewnętrznego na ten narząd budzi duże zainteresowanie – zarówno wśród kobiet w ciąży, jak i specjalistów z zakresu ginekologii i położnictwa.
W tej części przyjrzymy się, jak różne czynniki – od infekcji intymnych, przez ciążę mnogą, aż po zmiany hormonalne – mogą wpływać na stan szyjki macicy. Zrozumienie tych zależności to pierwszy krok do skutecznej profilaktyki i troski o zdrowie matki i dziecka.
Infekcje dróg rodnych a ryzyko skracania szyjki
Infekcje intymne w ciąży to poważne zagrożenie, którego każda przyszła mama powinna unikać. Zakażenia bakteryjne lub grzybicze mogą prowadzić do stanu zapalnego, który osłabia strukturę tkanek szyjki macicy, powodując jej przedwczesne skracanie.
Konsekwencją może być zwiększone ryzyko porodu przedwczesnego – jednego z najpoważniejszych powikłań ciążowych, które może mieć długofalowe skutki dla zdrowia noworodka.
Warto zwrócić uwagę na objawy, które mogą świadczyć o infekcji:
- nieprzyjemny zapach z okolic intymnych,
- pieczenie lub świąd,
- nietypowa wydzielina z pochwy.
W przypadku jakichkolwiek wątpliwości należy niezwłocznie skonsultować się z lekarzem. Wczesna diagnoza i leczenie mogą znacząco zmniejszyć ryzyko powikłań. Przykładowo, badanie opublikowane w „Journal of Maternal-Fetal & Neonatal Medicine” wykazało, że wczesne leczenie infekcji może obniżyć ryzyko porodu przedwczesnego nawet o 30%.
Jakie jeszcze czynniki wpływają na kondycję szyjki macicy? I jak można im przeciwdziałać? To pytania, które wciąż inspirują badania i rozwój medycyny prenatalnej.
Ciąża mnoga i jej wpływ na długość szyjki macicy
Ciąża mnoga to wyjątkowe wyzwanie dla organizmu kobiety – zwłaszcza dla szyjki macicy. Większa liczba płodów oznacza większe obciążenie mechaniczne i hormonalne, co może prowadzić do jej wcześniejszego skracania.
W efekcie rośnie ryzyko porodu przedwczesnego, który występuje znacznie częściej u kobiet noszących więcej niż jedno dziecko. Na szczęście współczesna medycyna oferuje skuteczne metody diagnostyczne i terapeutyczne, które pozwalają zminimalizować to ryzyko.
Do najczęściej stosowanych rozwiązań należą:
- regularne badania USG transwaginalne w celu monitorowania długości szyjki,
- założenie pessara położniczego,
- terapia progesteronem.
Badania przeprowadzone przez Uniwersytet w Barcelonie wykazały, że zastosowanie pessara u kobiet z ciążą bliźniaczą i krótką szyjką zmniejszyło ryzyko porodu przed 34. tygodniem aż o 40%.
Jakie inne metody mogą wspierać kobiety w ciąży mnogiej? To pytanie pozostaje otwarte i niezwykle istotne dla dalszego rozwoju opieki prenatalnej.
Zmiany hormonalne a dojrzewanie szyjki macicy
W czasie ciąży organizm kobiety przechodzi przez intensywne zmiany hormonalne. To właśnie hormony – estrogen, progesteron i relaksyna – przygotowują szyjkę macicy do porodu, wpływając na jej strukturę i elastyczność.
Pod ich wpływem szyjka staje się bardziej miękka i podatna na rozwieranie, co umożliwia bezpieczne i naturalne urodzenie dziecka. Choć zmiany te są niewidoczne gołym okiem, ich znaczenie jest ogromne.
Rola poszczególnych hormonów:
- Estrogen – wspomaga rozwój naczyń krwionośnych i tkanek,
- Progesteron – stabilizuje ciążę i zapobiega przedwczesnym skurczom,
- Relaksyna – w trzecim trymestrze rozluźnia tkanki szyjki, ułatwiając jej rozwieranie.
Świadomość tych procesów pozwala przyszłym mamom lepiej zrozumieć zmiany zachodzące w ich ciele, co może przynieść spokój i większe poczucie kontroli nad przebiegiem ciąży.
Jakie inne zmiany hormonalne mogą wpływać na przebieg ciąży? I jak je skutecznie monitorować? To pytania, które otwierają drogę do nowych badań, innowacyjnych terapii i jeszcze lepszej opieki prenatalnej.








