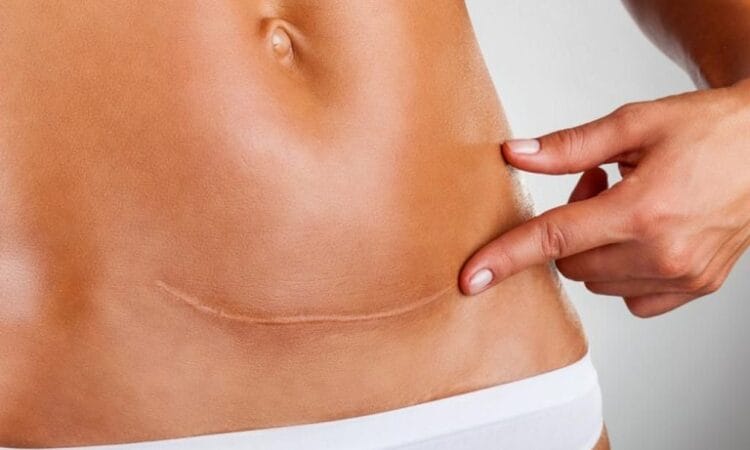
Cesarskie cięcie
Potocznie nazywane „cesarką”, to zabieg chirurgiczny polegający na przecięciu powłok brzusznych oraz macicy w celu wydobycia dziecka. Wykonuje się go, gdy poród siłami natury jest niemożliwy lub zagraża zdrowiu matki bądź dziecka. W Polsce aż 43% porodów kończy się cesarskim cięciem, co znacząco przekracza zalecenia Światowej Organizacji Zdrowia (WHO), według której odsetek ten nie powinien przekraczać 15%.
Obecnie cesarskie cięcie to najczęściej wykonywana operacja położnicza na świecie. Co istotne, coraz częściej decyzja o jego przeprowadzeniu nie wynika z bezpośrednich wskazań medycznych, lecz z osobistych preferencji kobiety. Do najczęstszych powodów należą:
- Lęk przed bólem związanym z porodem naturalnym,
- Chęć zapewnienia dziecku maksymalnego bezpieczeństwa,
- Negatywne doświadczenia z wcześniejszych porodów, które mogą prowadzić do traumy,
- Potrzeba kontroli i przewidywalności całego procesu narodzin.
Przykładowo, kobieta, która przeszła trudny pierwszy poród, może postrzegać planowaną cesarkę jako spokojniejszą i bardziej przewidywalną alternatywę.
Rosnąca liczba cesarskich cięć skłania do refleksji. Czy większa świadomość, empatyczne wsparcie personelu medycznego oraz lepsze przygotowanie do porodu naturalnego mogłyby wpłynąć na decyzje kobiet? A może cesarskie cięcie to po prostu znak naszych czasów – wyraz nowoczesnego podejścia do macierzyństwa, w którym kobieta ma prawo decydować o swoim ciele, porodzie i doświadczeniu narodzin?
Czym jest cesarskie cięcie i kiedy się je wykonuje?
Cesarskie cięcie (łac. sectio caesarea) to chirurgiczna metoda zakończenia ciąży, polegająca na przecięciu powłok brzusznych oraz macicy w celu bezpiecznego wydobycia dziecka. Zabieg ten wykonuje się, gdy poród naturalny jest niemożliwy lub stanowi zagrożenie dla zdrowia matki bądź dziecka.
Wskazania do cesarskiego cięcia dzielą się na dwie główne grupy:
- Wskazania położnicze – związane bezpośrednio z przebiegiem ciąży i porodu.
- Wskazania pozapołożnicze – wynikające z innych schorzeń lub problemów zdrowotnych kobiety.
Do przyczyn położniczych należą m.in. nieprawidłowe ułożenie płodu, brak postępu porodu (dystocja szyjkowa), spowolniona akcja serca dziecka (bradykardia) oraz przedwczesne odklejenie łożyska. Z kolei przyczyny pozapołożnicze to np. choroby serca, schorzenia układu oddechowego czy tokofobia – silny lęk przed porodem.
Cesarskie cięcie może być zaplanowane lub wykonane nagle, w zależności od stanu zdrowia matki i dziecka oraz aktualnej sytuacji klinicznej.
Wskazania położnicze do cesarskiego cięcia
Wskazania położnicze wynikają z przebiegu ciąży i porodu. Jednym z najczęstszych powodów jest nieprawidłowe ułożenie płodu, np. położenie miednicowe, które może uniemożliwiać bezpieczne narodziny drogami natury.
Inne istotne przyczyny to:
- Dystocja szyjkowa – brak rozwierania szyjki macicy mimo regularnych skurczów.
- Ciężki stan przedrzucawkowy – groźne nadciśnienie w ciąży, mogące zagrażać życiu matki i dziecka.
- Bradykardia płodu – zbyt wolna akcja serca dziecka, wskazująca na niedotlenienie.
- Wypadnięcie pępowiny – sytuacja wymagająca natychmiastowej interwencji chirurgicznej.
- Przedwczesne odklejenie łożyska – groźne powikłanie, które może prowadzić do krwotoku i niedotlenienia płodu.
Każda z tych sytuacji może stanowić bezpośrednie zagrożenie życia lub zdrowia matki i dziecka. Dlatego decyzja o wykonaniu cesarskiego cięcia często zapada błyskawicznie – liczy się każda sekunda.
Wskazania pozapołożnicze do cesarskiego cięcia
Wskazania pozapołożnicze nie są bezpośrednio związane z przebiegiem ciąży, ale mogą znacząco wpływać na jej bezpieczeństwo. Przykładowo:
- Choroby serca – poród naturalny to ogromny wysiłek, który może być zbyt obciążający dla kobiety z problemami kardiologicznymi.
- Schorzenia układu oddechowego – takie jak astma czy POChP, mogą utrudniać oddychanie podczas porodu i zwiększać ryzyko powikłań.
- Zaburzenia psychiczne – np. tokofobia, czyli paniczny lęk przed porodem, który może prowadzić do poważnych problemów emocjonalnych.
W takich przypadkach cesarskie cięcie bywa najbezpieczniejszym rozwiązaniem – zarówno z punktu widzenia fizycznego, jak i psychicznego. Czasem to właśnie troska o emocjonalny komfort przyszłej mamy staje się kluczowym argumentem za wyborem tej formy porodu.
Tokofobia jako przyczyna cesarskiego cięcia
Tokofobia to intensywny, często paraliżujący lęk przed porodem. Choć temat ten bywa pomijany, coraz częściej uznaje się go za istotne wskazanie do cesarskiego cięcia.
Dla niektórych kobiet sama myśl o porodzie naturalnym wywołuje silny stres, który może prowadzić do:
- bezsenności,
- stanów lękowych,
- depresji.
Tokofobia może mieć swoje źródło w traumatycznych doświadczeniach z poprzednich porodów, ale również pojawić się u kobiet, które jeszcze nie rodziły.
W takich przypadkach cesarskie cięcie to nie tylko procedura medyczna – to także forma psychicznego wsparcia. Wspólna decyzja lekarza, psychologa i kobiety może pomóc jej odzyskać poczucie bezpieczeństwa i kontroli. A to przecież równie ważne, jak fizyczne zdrowie – zarówno przed porodem, jak i po nim.
Rodzaje cesarskiego cięcia i moment jego wykonania
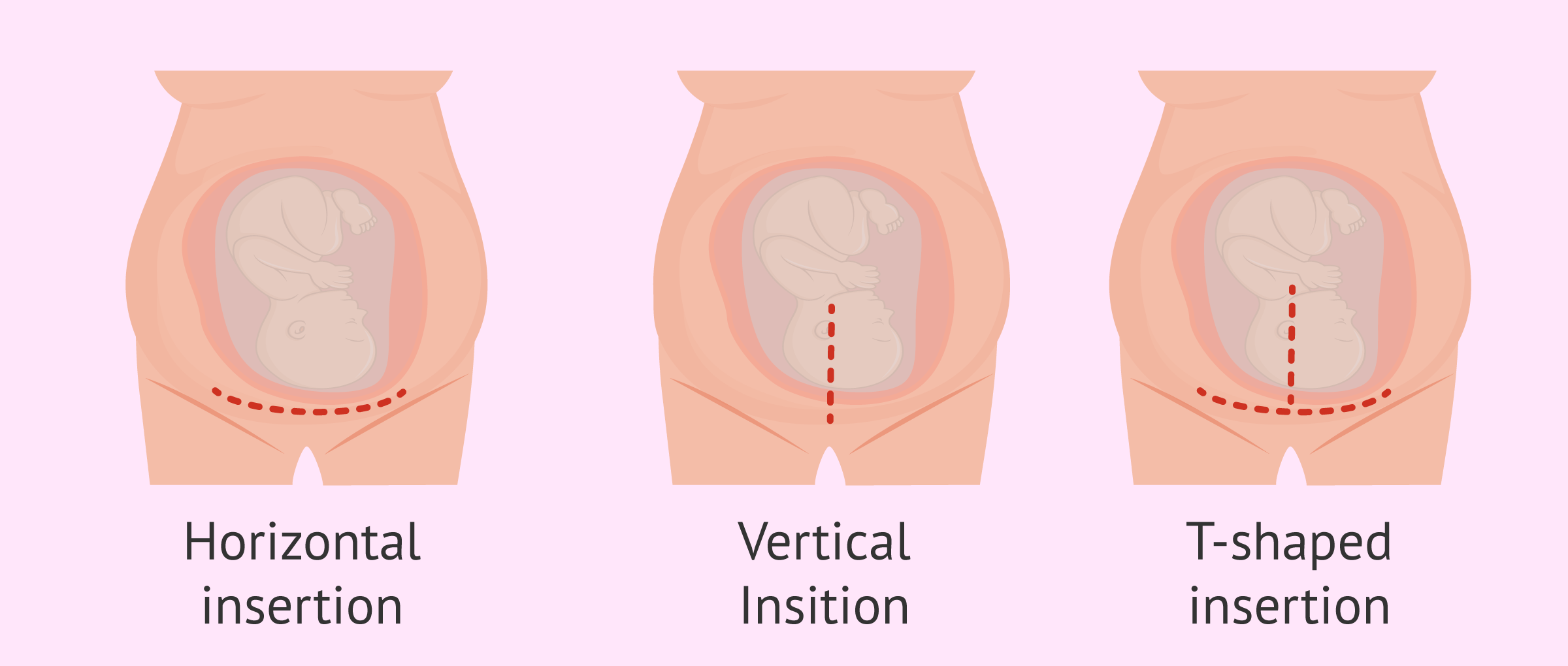
Współczesna medycyna oferuje różne typy cięcia cesarskiego, które dobierane są indywidualnie – w zależności od stanu zdrowia kobiety i dziecka. Wyróżniamy cztery główne rodzaje:
- Planowe cięcie cesarskie – wykonywane bez zagrożenia życia, z wyprzedzeniem, po analizie stanu zdrowia matki i dziecka.
- Pilne cięcie cesarskie – przeprowadzane, gdy pojawiają się niepokojące objawy, ale nie ma jeszcze bezpośredniego zagrożenia życia.
- Naglące cięcie cesarskie – wykonywane w sytuacjach, gdy ryzyko dla matki lub dziecka gwałtownie wzrasta.
- Natychmiastowe cięcie cesarskie – podejmowane w trybie alarmowym, gdy każda sekunda decyduje o życiu.
Wybór odpowiedniego rodzaju cięcia zależy od wielu czynników – przebiegu ciąży, wyników badań, a także aktualnego stanu pacjentki. Czasem decyzję trzeba podjąć w ułamku sekundy, ale zawsze z jednym celem: zapewnić bezpieczeństwo mamie i dziecku.
Planowe cięcie cesarskie
Planowane cesarskie cięcie to operacja ustalana z wyprzedzeniem, zazwyczaj po dokładnej analizie stanu zdrowia ciężarnej. Choć nie występuje bezpośrednie zagrożenie życia, lekarze mogą uznać, że poród naturalny wiązałby się z nadmiernym ryzykiem.
Najczęstsze wskazania do planowego cięcia to:
- ułożenie miednicowe dziecka,
- przebyte wcześniej komplikacje porodowe,
- choroby przewlekłe matki (np. cukrzyca, nadciśnienie),
- ciąża mnoga lub inne czynniki ryzyka.
Główne zalety planowego cięcia cesarskiego to możliwość przygotowania się do operacji – zarówno fizycznie, jak i psychicznie. Przyszła mama może:
- zadbać o odpowiednie nawodnienie i być na czczo,
- przygotować się higienicznie do zabiegu,
- porozmawiać wcześniej z anestezjologiem,
- zredukować stres i poczucie niepewności.
Spokojny przebieg wydarzeń daje kobiecie większe poczucie kontroli i komfortu, co ma ogromne znaczenie dla jej dobrostanu psychicznego.
Nagłe cięcie cesarskie
Nagłe cięcie cesarskie to interwencja medyczna, która musi zostać przeprowadzona natychmiast – w sytuacjach, gdy pojawia się realne zagrożenie życia matki lub dziecka.
Do najczęstszych przyczyn nagłego cięcia należą:
- Wypadnięcie pępowiny – grozi niedotlenieniem dziecka,
- Odklejenie łożyska – może prowadzić do krwotoku i niedotlenienia płodu,
- Gwałtowne spadki tętna płodu – sygnalizujące poważne problemy z krążeniem.
W takich sytuacjach liczy się każda sekunda. Decyzja o operacji zapada błyskawicznie, a zespół medyczny działa według ściśle określonych procedur, jak precyzyjnie zgrany mechanizm.
Choć dla kobiety może to być bardzo stresujące przeżycie, szybka reakcja lekarzy często ratuje życie. To pokazuje, jak nieprzewidywalny potrafi być poród i jak ważne jest, by personel medyczny był gotowy do działania w każdej chwili – bez względu na okoliczności.
Przygotowanie do cesarskiego cięcia

Solidne przygotowanie do cięcia cesarskiego to kluczowy element bezpiecznego porodu – zarówno dla mamy, jak i dziecka. Każdy etap tego procesu ma na celu zminimalizowanie ryzyka powikłań oraz stworzenie optymalnych warunków do przeprowadzenia operacji.
Jednym z najważniejszych zaleceń jest pozostanie na czczo – zazwyczaj od północy przed planowanym zabiegiem. To proste, ale skuteczne działanie znacząco zmniejsza ryzyko komplikacji związanych ze znieczuleniem. Dodatkowo, rutynowo podaje się antybiotyk profilaktyczny, który ma na celu ograniczenie ryzyka infekcji.
W przypadku planowanego cięcia cesarskiego, przyszła mama trafia do szpitala zazwyczaj dzień wcześniej. To czas na:
- spokojne przygotowanie do zabiegu,
- rozmowę z lekarzami i personelem medycznym,
- wykonanie niezbędnych badań,
- zredukowanie stresu i napięcia.
Spokój i poczucie bezpieczeństwa to nie tylko komfort psychiczny – to realny wpływ na przebieg porodu. Właśnie dlatego tak ważne jest odpowiednie przygotowanie.
Cewnikowanie pęcherza i inne procedury przedoperacyjne
Jednym z rutynowych działań przed cięciem cesarskim jest cewnikowanie pęcherza moczowego. Choć może wydawać się nieprzyjemne, to szybka, bezpieczna i standardowa procedura wykonywana w sterylnych warunkach. Jej celem jest kontrolowane opróżnienie pęcherza, co zmniejsza ryzyko jego uszkodzenia podczas operacji.
Oprócz cewnikowania, przed zabiegiem przeprowadza się również inne istotne czynności:
- pobranie krwi do badań laboratoryjnych,
- dezynfekcja pola operacyjnego,
- monitorowanie parametrów życiowych (ciśnienie, tętno, saturacja).
Każdy z tych kroków, choć może wydawać się drobny, pełni ważną rolę w zapewnieniu bezpieczeństwa i komfortu podczas operacji. To właśnie dbałość o szczegóły decyduje o powodzeniu całego zabiegu.
Kontakt z neonatologiem i organizacja opieki nad noworodkiem
Po cesarskim cięciu do akcji wkracza neonatolog – specjalista, który od pierwszych sekund życia czuwa nad zdrowiem noworodka. To on ocenia stan dziecka tuż po porodzie i, jeśli zajdzie taka potrzeba, natychmiast podejmuje odpowiednie działania. Szybkość reakcji i doświadczenie lekarza mają tu kluczowe znaczenie.
Coraz częściej, nawet po operacyjnym porodzie, możliwy jest kontakt „skóra do skóry”. To nie tylko wzruszający moment, ale również ważny element adaptacji dziecka do nowego środowiska. Taki kontakt:
- pomaga w regulacji temperatury ciała,
- stabilizuje oddech i tętno,
- wspiera tworzenie więzi emocjonalnej z mamą,
- ułatwia rozpoczęcie karmienia piersią.
Neonatolog czuwa nad tym, by wszystko przebiegło bezpiecznie i zgodnie z potrzebami dziecka.
Organizacja opieki nad noworodkiem po cesarskim cięciu to znacznie więcej niż formalność. To początek wspólnej drogi – pierwszy krok w budowaniu relacji, która będzie trwać przez całe życie. Te pierwsze chwile, choć krótkie, mają ogromne znaczenie. Dla mamy. Dla dziecka. Dla ich wspólnej przyszłości.
Znieczulenie stosowane przy cesarskim cięciu

Podczas cesarskiego cięcia lekarze dobierają rodzaj znieczulenia indywidualnie, biorąc pod uwagę stan zdrowia kobiety oraz charakter zabiegu. Najczęściej stosowane są trzy metody:
- Znieczulenie podpajęczynówkowe – preferowane przy planowanych cesarkach, zapewnia szybkie i skuteczne działanie.
- Znieczulenie zewnątrzoponowe – stosowane w wybranych przypadkach, zwłaszcza gdy było już użyte podczas porodu naturalnego.
- Znieczulenie ogólne – wykorzystywane w sytuacjach nagłych, gdy liczy się każda sekunda.
Każda z metod ma swoje konkretne wskazania i wpływa zarówno na komfort pacjentki, jak i na bezpieczeństwo całej procedury.
Znieczulenie podpajęczynówkowe – metoda preferowana
Znieczulenie podpajęczynówkowe to standardowa metoda stosowana przy planowanych cesarskich cięciach. Polega na jednorazowym podaniu środka znieczulającego bezpośrednio do przestrzeni podpajęczynówkowej, co skutkuje szybką i skuteczną blokadą czucia w dolnej części ciała.
Najważniejsze zalety tej metody:
- Pacjentka pozostaje przytomna i może aktywnie uczestniczyć w narodzinach dziecka.
- Brak bólu przy jednoczesnym zachowaniu świadomości.
- Niższe ryzyko powikłań w porównaniu do znieczulenia ogólnego.
- Szybsze działanie niż w przypadku znieczulenia zewnątrzoponowego.
To bezpieczne, sprawdzone i skuteczne rozwiązanie, które pozwala na precyzyjne i szybkie przeprowadzenie operacji.
Znieczulenie ogólne – zastosowanie w nagłych przypadkach
Znieczulenie ogólne stosuje się w sytuacjach, gdy konieczna jest natychmiastowa interwencja chirurgiczna. Wprowadza ono pacjentkę w stan całkowitej nieświadomości, co umożliwia lekarzom błyskawiczne działanie.
Choć skutecznie eliminuje ból i świadomość, wiąże się z większym ryzykiem powikłań, takich jak:
- problemy z oddychaniem,
- reakcje alergiczne,
- zaburzenia krążenia,
- wydłużony czas rekonwalescencji.
Dlatego znieczulenie ogólne stosuje się wyłącznie w ostateczności, gdy inne metody nie są możliwe. W takich momentach najważniejsze jest bezpieczeństwo matki i dziecka.
Znieczulenie zewnątrzoponowe – alternatywa w wybranych sytuacjach
Znieczulenie zewnątrzoponowe nie jest pierwszym wyborem przy cesarskim cięciu, ale w określonych przypadkach może być bardzo skuteczne. Polega na wprowadzeniu cienkiego cewnika do przestrzeni zewnątrzoponowej, co umożliwia kontrolowane i stopniowe podawanie leku znieczulającego.
Metoda ta sprawdza się szczególnie, gdy:
- pacjentka już wcześniej otrzymała znieczulenie zewnątrzoponowe podczas porodu naturalnego,
- konieczne jest przejście do cesarskiego cięcia,
- zabieg może potrwać dłużej i wymaga regulacji poziomu znieczulenia,
- istnieje potrzeba przedłużenia działania środka znieczulającego.
Choć działa wolniej niż znieczulenie podpajęczynówkowe, jego elastyczność i możliwość dostosowania dawki sprawiają, że w rękach doświadczonego anestezjologa może być skutecznym i bezpiecznym rozwiązaniem.
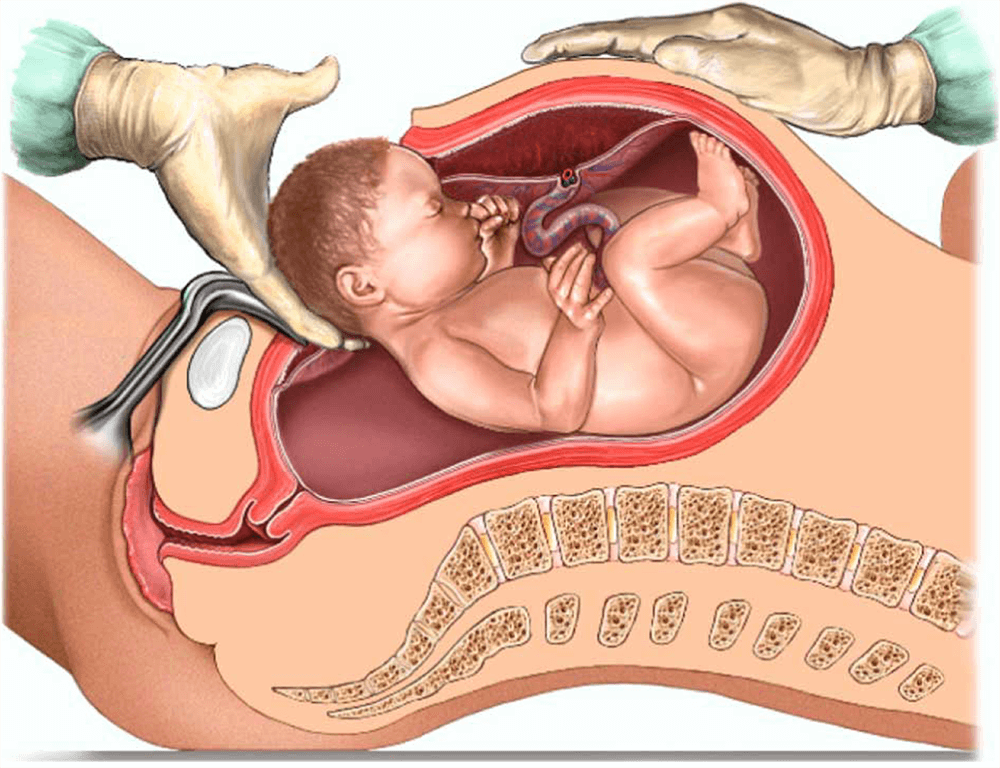
Przebieg operacji cesarskiego cięcia

Cesarskie cięcie to precyzyjnie zaplanowany zabieg chirurgiczny, który przebiega według ściśle określonych etapów. Na początku chirurg wykonuje poziome nacięcie w dolnej części brzucha – tuż nad linią owłosienia łonowego. To przez nie uzyskuje dostęp do macicy.
Następnie przecinana jest ściana macicy, co umożliwia lekarzowi ostrożne wydobycie dziecka. Noworodek pojawia się na świecie zazwyczaj w ciągu kilku minut od rozpoczęcia operacji. Po jego urodzeniu usuwane jest łożysko, a lekarze przystępują do zszywania wszystkich warstw tkanek – od macicy aż po skórę.
Cała procedura trwa zwykle od 30 do 40 minut, choć w przypadku komplikacji może się przedłużyć. Czas trwania zależy od indywidualnego przebiegu operacji oraz ewentualnych trudności.
W trakcie cesarskiego cięcia zespół medyczny musi być przygotowany zarówno na rutynowy przebieg, jak i na nagłe sytuacje wymagające szybkiej reakcji. Każdy etap – od pierwszego cięcia po ostatni szew – wymaga ogromnej precyzji, skupienia i doświadczenia. Choć to zabieg wykonywany codziennie, jego znaczenie i złożoność są nie do przecenienia. Bezpieczeństwo mamy i dziecka zawsze pozostaje priorytetem.
Jak wygląda cesarskie cięcie krok po kroku?
Proces cesarskiego cięcia rozpoczyna się od przygotowania pacjentki do zabiegu. Obejmuje on:
- Dezynfekcję skóry brzucha – w celu zminimalizowania ryzyka infekcji.
- Założenie jałowych serwet chirurgicznych – zapewniających sterylność pola operacyjnego.
- Podanie znieczulenia podpajęczynówkowego – kobieta pozostaje przytomna, ale nie odczuwa bólu.
Kolejne etapy operacji to:
- Wykonanie poziomego nacięcia skóry i powłok brzusznych – nacięcie jest niewielkie i umiejscowione nisko, co pozwala łatwo je ukryć pod bielizną.
- Przecięcie macicy – przez otwór lekarz delikatnie wydobywa dziecko.
- Przecięcie pępowiny – noworodek trafia w ręce zespołu neonatologicznego, który natychmiast się nim zajmuje.
- Usunięcie łożyska i oczyszczenie jamy macicy.
- Zszywanie tkanek – od macicy, przez kolejne warstwy, aż po skórę. Wszystko odbywa się z najwyższą starannością, by zminimalizować ryzyko infekcji i zapewnić prawidłowe gojenie się rany.
Ile trwa cesarskie cięcie?
Standardowy czas trwania cesarskiego cięcia wynosi od 30 do 40 minut. Co istotne, samo wydobycie dziecka następuje zazwyczaj w ciągu pierwszych 5–10 minut od rozpoczęcia zabiegu.
Pozostały czas operacji to:
- Usunięcie łożyska.
- Dokładne oczyszczenie jamy macicy.
- Precyzyjne zszycie wszystkich warstw tkanek.
Ten etap wymaga największej dokładności i cierpliwości, ponieważ od niego zależy prawidłowe gojenie się rany oraz komfort pacjentki po operacji.
Warto pamiętać, że czas trwania zabiegu może się wydłużyć w przypadku:
- poprzednich operacji brzusznych,
- obecności zrostów,
- nietypowego ułożenia dziecka,
- innych nieprzewidzianych komplikacji.
W takich sytuacjach doświadczenie, elastyczność i współpraca całego zespołu medycznego są kluczowe. To właśnie one sprawiają, że nawet bardziej skomplikowane przypadki kończą się bezpiecznie – zarówno dla mamy, jak i dla dziecka.
Techniki chirurgiczne stosowane przy cesarskim cięciu

Współczesna medycyna oferuje różnorodne techniki chirurgiczne stosowane przy cesarskim cięciu, dostosowane do indywidualnych potrzeb pacjentki. Wybór konkretnej metody zależy od wielu czynników, takich jak stan zdrowia kobiety, przebieg ciąży czy ewentualne powikłania. Choć przez lata dominowało klasyczne cięcie cesarskie, obecnie coraz częściej stosuje się nowoczesne techniki, takie jak metoda Misgav Ladach oraz technika FAUCS.
Każda z tych metod oferuje określone korzyści – od szybszego powrotu do zdrowia po zmniejszone ryzyko powikłań. Dlatego wybór odpowiedniej techniki to nie tylko decyzja medyczna, ale również istotny element wpływający na komfort, bezpieczeństwo i samopoczucie kobiety w jednym z najważniejszych momentów jej życia.
Metoda Misgav Ladach (MLC)
Metoda Misgav Ladach (MLC) to nowoczesna i mniej inwazyjna technika cesarskiego cięcia, która zyskała popularność na całym świecie. Jej głównym celem jest minimalizacja ingerencji chirurgicznej, co oznacza m.in. mniejszą liczbę nacięć oraz delikatniejsze obchodzenie się z tkankami.
Korzyści wynikające z zastosowania tej metody obejmują:
- Krótszy czas operacji – co zmniejsza ryzyko powikłań śródoperacyjnych.
- Ograniczone krwawienie – dzięki mniejszej traumatyzacji tkanek.
- Szybszy powrót do zdrowia – kobiety szybciej wstają z łóżka i wracają do codziennych aktywności.
- Mniejsze zapotrzebowanie na leki przeciwbólowe – co wpływa korzystnie na ogólne samopoczucie po porodzie.
W wielu szpitalach MLC stała się już standardem, ponieważ łączy bezpieczeństwo medyczne z komfortem pacjentki. Dla wielu kobiet to ogromna ulga – szczególnie w pierwszych dniach po narodzinach dziecka.
Metoda FAUCS i jej zalety
Metoda FAUCS (fr. Fausse Césarienne Extra-Péritonéale) to innowacyjna technika pozaotrzewnowego cięcia cesarskiego, która zdobywa coraz większe uznanie w środowisku medycznym. Jej kluczową zaletą jest uniknięcie otwierania otrzewnej, czyli cienkiej błony wyściełającej wnętrze jamy brzusznej.
Najważniejsze korzyści tej metody to:
- Niższe ryzyko infekcji – dzięki ograniczeniu kontaktu z jamą brzuszną.
- Szybszy proces gojenia – mniejsze uszkodzenia tkanek przyspieszają regenerację.
- Mniejsze dolegliwości bólowe – co pozwala szybciej wrócić do aktywności i opieki nad dzieckiem.
- Lepszy efekt estetyczny – blizna jest subtelniejsza i mniej widoczna.
FAUCS najczęściej stosowana jest przy planowanych cesarskich cięciach, co umożliwia dokładne zaplanowanie każdego etapu operacji i zwiększa bezpieczeństwo zarówno matki, jak i dziecka.
Szew śródskórny i estetyka rany
Wygląd blizny po cesarskim cięciu ma dla wielu kobiet ogromne znaczenie. Dlatego coraz częściej stosuje się szew śródskórny – technikę, w której nić prowadzona jest pod powierzchnią skóry, bez jej przebijania na zewnątrz.
Główne zalety tej metody to:
- Gładka, niemal niewidoczna blizna – co wpływa pozytywnie na samoocenę kobiety.
- Zmniejszone ryzyko infekcji – brak wystających szwów ogranicza możliwość zakażenia.
- Brak konieczności zdejmowania szwów – co jest wygodne i mniej stresujące.
Aby uzyskać jak najlepszy efekt estetyczny, warto zadbać o odpowiednią pielęgnację blizny. Pomocne mogą być:
- silikonowe plastry,
- kremy regenerujące,
- delikatne masaże.
Takie działania wspierają proces gojenia i zmniejszają ryzyko powstania zgrubień lub przebarwień. Każda mama zasługuje na to, by czuć się dobrze – nie tylko jako opiekunka nowego życia, ale też jako kobieta, która chce czuć się piękna i zadbana.
Okres pooperacyjny i rekonwalescencja
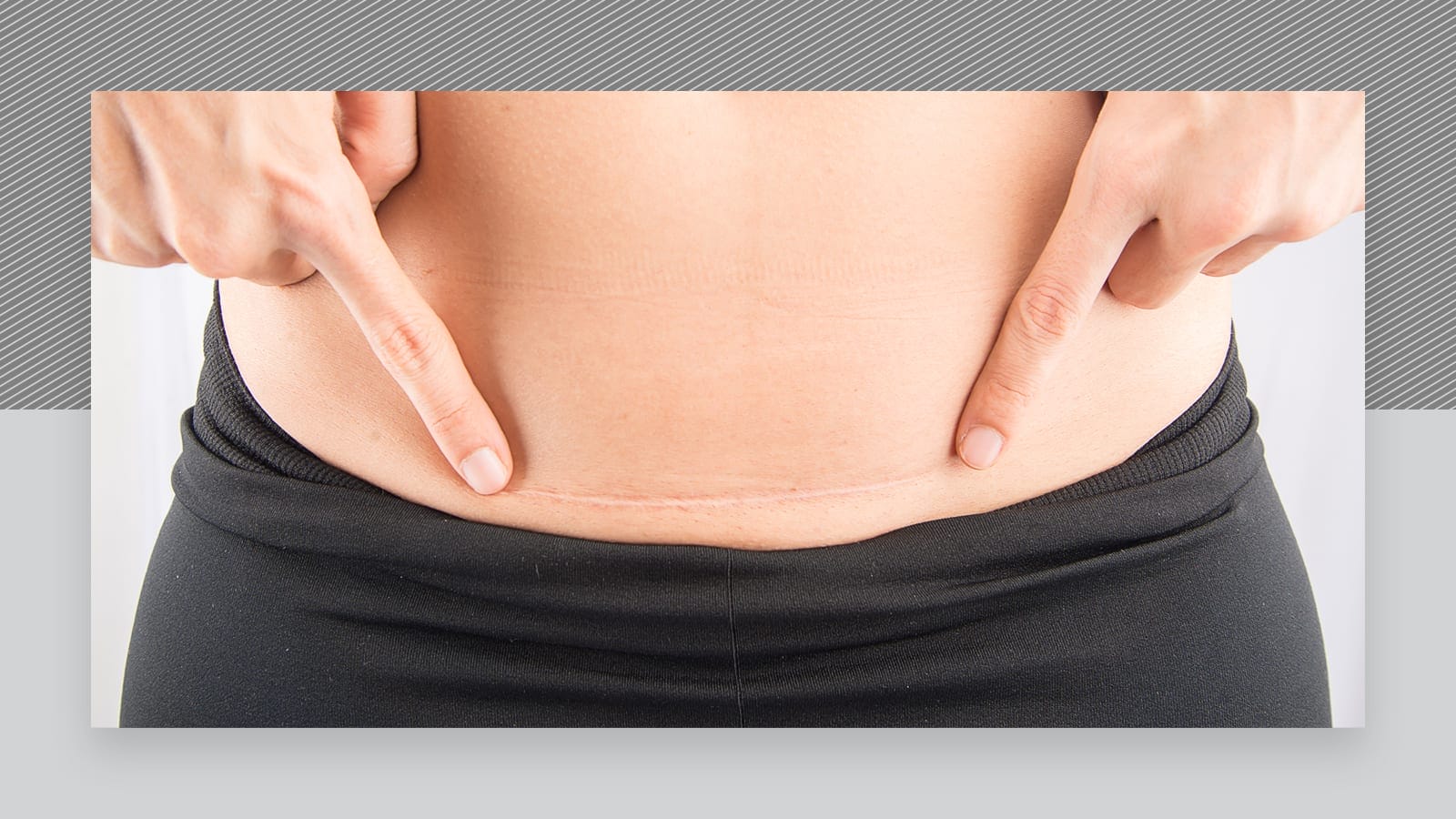
Chwile po cesarskim cięciu to czas pełen emocji – radości, ulgi, ale też niepokoju. To wyjątkowy etap, który trwa zazwyczaj od sześciu do ośmiu tygodni i wymaga cierpliwości, uważności oraz troski o siebie. W tym okresie warto zwolnić tempo, ograniczyć intensywne obowiązki i skupić się na regeneracji organizmu.
Nawet drobne czynności, takie jak codzienna higiena rany, mają ogromne znaczenie. Unikaj sytuacji, które mogą prowadzić do infekcji. Odpowiednia opieka w połogu nie tylko przyspiesza gojenie, ale również zmniejsza ryzyko powikłań. Najważniejsze jednak, by dać sobie przestrzeń na spokojny powrót do codzienności – bez presji i stresu.
Połóg po cesarskim cięciu – czas trwania i przebieg
Połóg po cesarskim cięciu to czas intensywnych zmian – zarówno fizycznych, jak i emocjonalnych. Trwa zwykle od sześciu do ośmiu tygodni, ale każda kobieta przechodzi go inaczej. Organizm potrzebuje czasu, by dojść do siebie po ciąży i operacji, dlatego tak ważne jest unikanie przeciążenia.
Nawet z pozoru niewinne czynności, takie jak dźwiganie siatek czy odkurzanie, mogą nadwyrężyć osłabione mięśnie brzucha. Dbaj o ranę – jej czystość i suchość to podstawa, by uniknąć zakażenia.
Połóg to także czas adaptacji do nowej roli – bycia mamą. Wsparcie bliskich ma w tym okresie ogromne znaczenie:
- Ciepłe słowo – dodaje otuchy i buduje poczucie bezpieczeństwa.
- Pomocna dłoń – odciąża w codziennych obowiązkach.
- Chwila oddechu – pozwala na regenerację psychiczną.
- Empatia i zrozumienie – wzmacniają emocjonalnie.
Każda kobieta zasługuje na troskę – nie tylko o dziecko, ale i o siebie samą.
Rehabilitacja po cesarskim cięciu – ćwiczenia i pionizacja
Rehabilitacja po cesarskim cięciu to nie tylko powrót do formy fizycznej, ale także odzyskanie kontaktu z własnym ciałem. Już w pierwszych dniach po operacji warto rozpocząć delikatną pionizację – czyli stopniowe wstawanie i poruszanie się.
Korzyści z wczesnej pionizacji:
- Zapobieganie zakrzepom
- Poprawa krążenia
- Przyspieszenie regeneracji
- Wzmocnienie samopoczucia
Gdy poczujesz się pewniej, możesz – po konsultacji z lekarzem lub fizjoterapeutą – wprowadzić lekkie ćwiczenia. Na początek sprawdzą się:
- Techniki oddechowe
- Napinanie mięśni dna miednicy
- Łagodne wzmacnianie mięśni brzucha
- Ćwiczenia rozciągające i relaksacyjne
Nie spiesz się. Daj sobie czas. Dobrze prowadzona rehabilitacja nie tylko przywraca sprawność, ale też poprawia nastrój i daje poczucie kontroli nad własnym ciałem.
Blizna po cesarskim cięciu – pielęgnacja i gojenie
Blizna po cesarskim cięciu to nie tylko ślad po porodzie – to część Twojej historii. Jej odpowiednia pielęgnacja ma ogromne znaczenie zarówno dla zdrowia, jak i wyglądu skóry.
Podstawowe zasady pielęgnacji blizny:
- Codzienne przemywanie letnią wodą i delikatnym środkiem myjącym
- Unikanie obcisłych ubrań i materiałów drażniących skórę
- Stosowanie specjalistycznych preparatów – kremów lub żeli silikonowych
- Obserwacja blizny – w razie niepokojących objawów skonsultuj się z lekarzem
Pielęgnacja blizny to nie tylko kwestia estetyki. To także inwestycja w Twój komfort, pewność siebie i dobre samopoczucie – dziś, jutro i za kilka lat.
Możliwe powikłania po cesarskim cięciu
Choć cesarskie cięcie bywa jedynym rozsądnym rozwiązaniem – zarówno dla mamy, jak i dziecka – to, jak każda operacja, niesie ze sobą ryzyko powikłań. Najczęściej występujące komplikacje to:
- Infekcje – mogą pojawić się w miejscu cięcia chirurgicznego i wymagają leczenia antybiotykami.
- Uszkodzenia narządów wewnętrznych – np. pęcherza moczowego lub jelit, co może wymagać dodatkowej interwencji chirurgicznej.
- Problemy z gojeniem się rany – mogą prowadzić do przewlekłego bólu i konieczności długotrwałego leczenia.
Takie powikłania mogą być obciążające nie tylko fizycznie, ale również psychicznie. Często wymagają długotrwałej rekonwalescencji, częstych wizyt u specjalistów i dużej cierpliwości. Dlatego tak ważne jest, aby przed podjęciem decyzji o operacyjnym porodzie mieć świadomość możliwych konsekwencji. Świadoma decyzja to pierwszy krok do bezpiecznego porodu.
Warto również pamiętać, że skutki cesarskiego cięcia mogą dotyczyć nie tylko mamy. Noworodek również może odczuwać konsekwencje operacyjnego porodu. Dlatego każda decyzja o cesarce powinna być dobrze przemyślana i oparta na konkretnej sytuacji zdrowotnej. A Ty? Czy zastanawiałaś się, jak wyglądałby Twój poród, gdybyś mogła wybrać między cesarką a porodem naturalnym?
Infekcje, zrosty i inne komplikacje
Po cesarskim cięciu organizm potrzebuje czasu na regenerację. Niestety, nie zawsze wszystko przebiega bezproblemowo. Jednym z najczęstszych powikłań są infekcje w miejscu cięcia. Objawiają się one:
- gorączką,
- zaczerwienieniem i obrzękiem wokół blizny,
- bólem i tkliwością w okolicy rany.
Leczenie infekcji zazwyczaj wymaga antybiotykoterapii oraz dodatkowej opieki medycznej.
Kolejnym powikłaniem są zrosty – nieprawidłowe połączenia między narządami wewnętrznymi. Mogą one:
- powodować przewlekły ból,
- utrudniać zajście w kolejną ciążę,
- wymagać dodatkowych zabiegów chirurgicznych.
Rzadziej, ale równie poważnie, mogą wystąpić uszkodzenia narządów, takich jak pęcherz moczowy czy jelita. W takich przypadkach konieczna jest szybka interwencja chirurgiczna.
Dlatego tak ważna jest szczera rozmowa z lekarzem przed planowaną cesarką. Warto zapytać o możliwe ryzyka i sposoby ich minimalizacji. Czy wiesz już, co możesz zrobić, by zmniejszyć prawdopodobieństwo powikłań po operacji?
Zespół zaburzeń oddychania (RDS) u noworodków
Zespół zaburzeń oddychania (RDS) to jedno z poważniejszych powikłań, które może wystąpić u noworodków urodzonych przez cesarskie cięcie – szczególnie wtedy, gdy operacja odbywa się przed rozpoczęciem naturalnej akcji porodowej. W takiej sytuacji płuca dziecka mogą być jeszcze niedojrzałe, co utrudnia samodzielne oddychanie.
RDS to nie jest błaha dolegliwość. Wymaga często:
- natychmiastowej pomocy neonatologa,
- podania tlenu,
- w cięższych przypadkach – zastosowania respiratora.
Skutki RDS mogą być długofalowe i obejmować m.in. astmę oraz nawracające infekcje dróg oddechowych.
Dlatego tak ważne jest, aby rodzice byli świadomi tego ryzyka i współpracowali z zespołem medycznym. Tylko wspólne działanie daje szansę na najlepszy start dla dziecka. A Ty? Czy rozmawiałaś już z lekarzem o tym, jak cesarskie cięcie może wpłynąć na zdrowie Twojego maluszka?
Wpływ cesarskiego cięcia na dziecko
Cesarskie cięcie to temat, który niezmiennie budzi emocje – zwłaszcza gdy chodzi o zdrowie noworodka. Dzieci urodzone przez cesarkę mogą być bardziej narażone na pewne dolegliwości, które rzadziej występują u maluchów urodzonych siłami natury. Przykładowo, badania wskazują na zwiększone ryzyko rozwoju chorób cywilizacyjnych, takich jak astma czy cukrzyca typu 1.
Nie oznacza to jednak, że każde dziecko po cesarskim cięciu zachoruje – absolutnie nie! Statystyki jednak pokazują, że sposób narodzin może mieć wpływ na zdrowie w przyszłości. Dlatego warto przyjrzeć się bliżej długoterminowym skutkom cesarskiego porodu i zrozumieć, co mogą one oznaczać dla rozwoju dziecka.
Wpływ na mikrobiotę noworodka
Choć termin „mikrobiota” może brzmieć jak pojęcie z lekcji biologii, jej znaczenie dla zdrowia dziecka jest ogromne. Noworodki urodzone przez cesarskie cięcie nie mają kontaktu z naturalną florą bakteryjną matki, co wpływa na rozwój ich mikrobiomu jelitowego – wewnętrznego ekosystemu bakterii wspierającego odporność i trawienie.
W praktyce oznacza to, że u dzieci po cesarce częściej dochodzi do zaburzeń równowagi bakteryjnej, co może skutkować:
- osłabieniem układu odpornościowego,
- nietolerancjami pokarmowymi,
- alergiami,
- chorobami autoimmunologicznymi.
Dlatego coraz częściej mówi się o konieczności wspierania mikrobioty już od pierwszych dni życia. Można to osiągnąć poprzez:
- karmienie piersią,
- kontakt skóra do skóry tuż po narodzinach,
- stosowanie probiotyków (po konsultacji z lekarzem).
To drobne działania, które mogą mieć ogromne znaczenie dla zdrowia dziecka w dłuższej perspektywie.
Ryzyko chorób cywilizacyjnych po cesarskim cięciu
Coraz więcej badań wskazuje na związek między porodem przez cesarskie cięcie a zwiększonym ryzykiem chorób cywilizacyjnych, takich jak:
- cukrzyca typu 1,
- otyłość,
- astma.
Dzieci urodzone w ten sposób częściej zmagają się z problemami metabolicznymi i zaburzeniami odporności. Jednym z powodów może być inna mikrobiota jelitowa, ale również brak stresu porodowego, który – choć brzmi groźnie – naturalnie aktywuje układ immunologiczny noworodka.
W czasach, gdy diagnozy takich schorzeń u dzieci stają się coraz powszechniejsze, pytanie o wpływ metody porodu nabiera nowego znaczenia. Co można zrobić, by zminimalizować ryzyko? Już od pierwszych chwil życia warto zadbać o:
- bliski kontakt fizyczny z rodzicem tuż po narodzinach,
- naturalne karmienie,
- regularne wizyty u pediatry i świadomą opiekę zdrowotną.
Świadome wybory rodziców, oparte na sprawdzonej wiedzy, mogą realnie wpłynąć na przyszłość dziecka. Choć nie wszystko da się przewidzieć, wiele można zrobić, by zapewnić mu zdrowy start w życie.
Opieka nad noworodkiem po cesarskim cięciu
Opieka nad dzieckiem po cesarskim cięciu to nie tylko monitorowanie jego zdrowia, ale przede wszystkim budowanie bliskości i emocjonalnej więzi już od pierwszych chwil życia. Mimo że poród odbył się operacyjnie, wczesny kontakt skóra do skóry jest nadal możliwy – i co najważniejsze, niezwykle potrzebny. Pomaga noworodkowi odnaleźć się w nowym środowisku, stabilizuje jego funkcje życiowe i daje mu poczucie bezpieczeństwa.
Niezależnie od tego, czy cesarskie cięcie było zaplanowane, czy wykonane nagle, bliskość z dzieckiem tuż po narodzinach jest możliwa i bardzo ważna. To nie tylko fizyczny kontakt, ale pierwszy krok w budowaniu relacji, która będzie trwała przez całe życie. To wyjątkowy moment – pełen emocji, nadziei i nowego początku. Czy już go przeżyłaś? A może dopiero się do niego przygotowujesz?
Kontakt skóra do skóry po cesarskim cięciu
Choć cesarskie cięcie to zabieg chirurgiczny, nie oznacza to, że musisz czekać z przytuleniem swojego dziecka. Wręcz przeciwnie – kontakt skóra do skóry po cesarce jest nie tylko możliwy, ale wręcz zalecany. Przynosi on wiele korzyści zarówno dla mamy, jak i dla noworodka:
- Ułatwia adaptację dziecka do nowego środowiska pozałonowego.
- Stabilizuje funkcje życiowe – temperaturę ciała, oddech i rytm serca.
- Obniża poziom stresu u dziecka i matki.
- Wspiera wydzielanie oksytocyny, co sprzyja laktacji i budowaniu więzi emocjonalnej.
W praktyce wygląda to tak, że noworodek zostaje położony na nagiej klatce piersiowej mamy. Czuje jej ciepło, zapach i bicie serca – wszystko to, co znał z życia płodowego. To chwila, która może mieć ogromne znaczenie dla emocjonalnego rozwoju dziecka. W wielu szpitalach personel medyczny wspiera takie rozwiązania już na sali operacyjnej.
Pobranie krwi pępowinowej podczas operacji
Coraz więcej rodziców decyduje się na pobranie krwi pępowinowej podczas cesarskiego cięcia – i słusznie. Krew ta zawiera cenne komórki macierzyste, które w przyszłości mogą pomóc w leczeniu poważnych chorób, takich jak:
- białaczka,
- zaburzenia odporności,
- choroby metaboliczne,
- niektóre choroby genetyczne.
Cała procedura jest bezpieczna i nie zakłóca przebiegu operacji. Jeśli rozważasz taką możliwość, warto wcześniej:
- Skontaktować się z bankiem komórek macierzystych.
- Przygotować odpowiedni zestaw do pobrania krwi na dzień porodu.
- Uzgodnić szczegóły z personelem medycznym.
Samo pobranie trwa zaledwie kilka minut i jest przeprowadzane przez wykwalifikowany personel. To doskonały przykład, jak nowoczesna medycyna może wspierać zdrowie Twojego dziecka – nie tylko teraz, ale również w przyszłości. Czy uwzględniłaś już tę możliwość w swoim planie porodu?
Alternatywy i przyszłe porody po cesarskim cięciu
Masz już za sobą cesarskie cięcie i zastanawiasz się, czy kolejny poród może odbyć się naturalnie? Dobra wiadomość: to możliwe! Jedną z opcji jest poród siłami natury po cesarskim cięciu, znany jako VBAC (z ang. vaginal birth after cesarean). Jeśli nie występują przeciwwskazania medyczne, może to być bezpieczna i satysfakcjonująca alternatywa dla kolejnej operacji.
Dla wielu kobiet VBAC to nie tylko sposób narodzin dziecka, ale również szansa na bardziej naturalne przeżycie porodu, szybszy powrót do formy oraz mniejsze ryzyko powikłań, które często towarzyszą zabiegom chirurgicznym. Brzmi zachęcająco, prawda?
Oczywiście decyzja o próbie porodu naturalnego po cesarskim cięciu nie powinna być podejmowana pochopnie. Wymaga szczerej rozmowy z lekarzem, dokładnej analizy sytuacji zdrowotnej oraz zrozumienia potencjalnych korzyści i zagrożeń. Nie każda kobieta będzie odpowiednią kandydatką do VBAC. Wpływ na to mają m.in.:
- Przyczyna wcześniejszego cesarskiego cięcia – np. czy była to sytuacja nagła, czy planowana,
- Aktualny stan zdrowia matki i dziecka – w tym ewentualne komplikacje w obecnej ciąży,
- Przebieg obecnej ciąży – np. pozycja dziecka, ilość wód płodowych, stan szyjki macicy.
Każda decyzja powinna być podejmowana indywidualnie – z rozwagą, troską i pełnym wsparciem ze strony personelu medycznego.
VBAC – poród naturalny po cesarskim cięciu
VBAC, czyli poród naturalny po cesarskim cięciu, zyskuje coraz większe uznanie jako realna i bezpieczna alternatywa dla kolejnej operacji. Dla wielu kobiet to nie tylko fizyczna ulga, ale również emocjonalne zwycięstwo. Możliwość urodzenia dziecka drogami natury po wcześniejszym cięciu to często ogromna satysfakcja i poczucie sprawczości.
Uniknięcie kolejnej operacji oznacza:
- Mniejsze ryzyko infekcji,
- Szybsze gojenie się ran,
- Mniej komplikacji związanych ze znieczuleniem.
Jednak – i to bardzo ważne – poród VBAC musi odbywać się w odpowiednich warunkach. Co to oznacza w praktyce?
- Placówka medyczna powinna być przygotowana na szybką interwencję chirurgiczną, jeśli zajdzie taka potrzeba,
- Personel medyczny musi mieć doświadczenie w prowadzeniu porodów VBAC,
- Kobieta powinna być pod stałą, uważną opieką lekarzy i położnych przez cały czas trwania porodu.
Choć powikłania – takie jak pęknięcie macicy – są rzadkie, mogą być poważne. Dlatego tak istotna jest wcześniejsza, dokładna ocena sytuacji i indywidualne podejście do każdej pacjentki. VBAC nie jest dla wszystkich, ale jeśli warunki są sprzyjające, może być piękną i bezpieczną drogą do narodzin Twojego dziecka.
Standardy i zalecenia dotyczące cesarskiego cięcia
Standardy i zalecenia dotyczące cesarskiego cięcia mają fundamentalne znaczenie – w grę wchodzi zdrowie i życie zarówno matki, jak i dziecka. W Polsce za ich opracowanie odpowiada Polskie Towarzystwo Ginekologów i Położników (PTGiP), które ustala wytyczne określające, kiedy operacja jest rzeczywiście uzasadniona. Celem tych zaleceń jest również ograniczenie nadużywania tej procedury.
Skala problemu jest poważna – w Polsce odsetek cesarskich cięć przekracza 43%, co stanowi ponad dwukrotność rekomendowanego poziomu według Światowej Organizacji Zdrowia (WHO). Tak wysoki poziom interwencji chirurgicznej budzi uzasadniony niepokój.
WHO ostrzega, że nadmierne wykonywanie cesarskich cięć może prowadzić do poważnych komplikacji zdrowotnych – zarówno dla kobiety, jak i dla noworodka. Dlatego decyzja o operacji powinna być podejmowana wyłącznie na podstawie rzetelnych przesłanek medycznych, a nie z powodu wygody, lęku czy presji społecznej. To nie jest tylko wybór sposobu porodu – to decyzja o bezpieczeństwie i życiu.
WHO – zalecenia dotyczące odsetka cięć cesarskich
Światowa Organizacja Zdrowia (WHO) odgrywa kluczową rolę w kształtowaniu globalnych wytycznych dotyczących częstości wykonywania cesarskich cięć. Według jej rekomendacji:
- Optymalny poziom cesarskich cięć nie powinien przekraczać 15%.
- Taki wskaźnik pozwala uniknąć niepotrzebnych interwencji chirurgicznych.
- Zapewnia bezpieczeństwo w sytuacjach, gdy cesarka jest rzeczywiście konieczna.
W praktyce jednak wiele krajów, w tym Polska, znacznie przekracza ten próg. Dla porównania – podobna sytuacja występuje w Stanach Zjednoczonych. To rodzi pytanie: czy każda decyzja o cesarskim cięciu rzeczywiście opiera się na medycznych przesłankach?
WHO przypomina jednoznacznie: cesarskie cięcie nie jest alternatywą dla porodu naturalnego. To procedura medyczna, którą należy stosować wyłącznie wtedy, gdy jest to absolutnie konieczne.
Rekomendacje Polskiego Towarzystwa Ginekologów i Położników
W Polsce Polskie Towarzystwo Ginekologów i Położników (PTGiP) opracowuje szczegółowe rekomendacje dotyczące cesarskiego cięcia. Towarzystwo podkreśla, że:
- Operacja powinna być przeprowadzana wyłącznie w przypadku jasno określonych wskazań medycznych.
- Celem jest ograniczenie ryzyka powikłań – zarówno dla matki, jak i dziecka.
Polska znajduje się w czołówce europejskich krajów pod względem liczby cesarskich cięć. PTGiP podejmuje szereg działań, aby to zmienić:
- Edukacja kobiet w ciąży – promowanie wiedzy o bezpieczeństwie i korzyściach płynących z porodu naturalnego.
- Wspieranie metod ułatwiających poród siłami natury – takich jak techniki relaksacyjne, wsparcie psychologiczne czy obecność osoby towarzyszącej.
- Współpraca z międzynarodowymi instytucjami, w tym z WHO – w celu dostosowania krajowych wytycznych do najlepszych światowych praktyk.
Wszystkie te działania mają na celu stworzenie systemu opieki, który będzie skuteczny, bezpieczny, odpowiedzialny i przyjazny dla kobiet.
Historia cięcia cesarskiego – od starożytności do dziś
Historia cięcia cesarskiego to fascynująca podróż przez wieki – pełna dramatycznych momentów, przełomowych odkryć i medycznych rewolucji. Już w starożytności podejmowano próby wykonania tego zabiegu, jednak najczęściej dotyczyły one kobiet, które zmarły w trakcie ciąży. Celem było jedno – uratować dziecko. Choć dziś może to brzmieć jak scena z filmu, wówczas była to jedyna szansa na ocalenie nowego życia.
Przełom nastąpił w 1500 roku, kiedy to Jakub Nufr, wiejski rzeźnik ze Szwajcarii, przeprowadził pierwsze udane cięcie cesarskie na żywej kobiecie – swojej żonie. To wydarzenie zapoczątkowało nową erę w chirurgii, a sam zabieg zaczął stopniowo zyskiwać na znaczeniu i zaufaniu społecznym.
Na przestrzeni kolejnych stuleci techniki operacyjne oraz wskazania do wykonania cięcia cesarskiego uległy ogromnym zmianom. Dawniej był to zabieg ostateczny – stosowany wyłącznie w sytuacjach skrajnego zagrożenia życia, obarczony wysokim ryzykiem powikłań i śmiertelności. Dziś, dzięki postępowi w chirurgii, anestezjologii i zasadom aseptyki, cięcie cesarskie stało się rutynową i bezpieczną procedurą.
Obecnie każdego roku ratuje życie milionom kobiet i ich dzieci na całym świecie. To symbol postępu medycyny, troski o zdrowie pacjentek i skuteczności współczesnych metod leczenia. Choć nadal budzi emocje i bywa przedmiotem dyskusji, nie ulega wątpliwości – to jedno z największych osiągnięć nowoczesnej medycyny.
Eduardo Porro i rozwój nowoczesnych technik operacyjnych
Wśród kluczowych postaci w historii cięcia cesarskiego szczególne miejsce zajmuje włoski chirurg Eduardo Porro. W drugiej połowie XIX wieku zaproponował on nowatorskie, choć kontrowersyjne rozwiązanie – po wydobyciu dziecka usuwał macicę. Z dzisiejszej perspektywy może się to wydawać drastyczne, jednak wówczas znacząco zmniejszało ryzyko krwotoku i infekcji, które były głównymi przyczynami zgonów po operacji.
Choć jego metoda wzbudzała wiele emocji, uratowała niezliczoną liczbę istnień i otworzyła drogę do dalszych innowacji w chirurgii ginekologicznej. Dziedzictwo Porro stało się fundamentem dla kolejnych pokoleń lekarzy, którzy nieustannie dążyli do tego, by zabieg był coraz bezpieczniejszy, mniej inwazyjny i bardziej przyjazny dla pacjentek.
Współcześnie cięcie cesarskie przeprowadza się:
- z użyciem zaawansowanych narzędzi chirurgicznych,
- w sterylnych warunkach operacyjnych,
- przy pełnym monitoringu stanu zdrowia kobiety,
- z zastosowaniem nowoczesnych metod znieczulenia.
To, co kiedyś było dramatyczną koniecznością, dziś bywa świadomym wyborem – zarówno z powodów medycznych, jak i osobistych.
A co przyniesie przyszłość? Być może jeszcze bardziej precyzyjne techniki, które uczynią zabieg niemal bezinwazyjnym i jeszcze bardziej komfortowym. Jedno jest pewne – historia pokazuje, że medycyna nie zna granic, gdy chodzi o ratowanie życia i poprawę jakości opieki nad pacjentkami.








